ပန်ကရိယကင်ဆာ
ခြုံငုံသုံးသပ်ချက်
ပန်ကရိယကင်ဆာဆိုတာဘာလဲ ?
ပန်ကရိယကင်ဆာသည် ပန်ကရိယ၏တစ်ရှူးများတွင် ကင်ဆာဖြစ်စေသော (ကင်ဆာ) ဆဲလ်များဖြစ်ပေါ်သည့်ရောဂါဖြစ်သည်။ ပန်ကရိယသည် ဝမ်းဗိုက်အတွင်းရှိ အစာအိမ်၏အောက်ပိုင်းအနောက်ဘက်တွင် အလျားလိုက်ရှိသော အင်္ဂါတစ်ခုဖြစ်ပါသည်။ ပန်ကရိယအတွင်းရှိ exocrine ပန်ကရိယဆဲလ်များသည် အစာချေဖျက်ရန် ကူညီပေးသည့် အင်ဇိုင်းများကို ထုတ်လုပ်ပေးကာ endocrine ပန်ကရိယဆဲလ်များသည် ခန္ဓာကိုယ်အတွင်းရှိ သွေးသကြားဓာတ်ပမာဏကို ထိန်းညှိပေးသည့် အင်ဆူလင်နှင့် ဂလူဂွန်ဟော်မုန်းများကို ထုတ်လုပ်ပေးပါသည်။
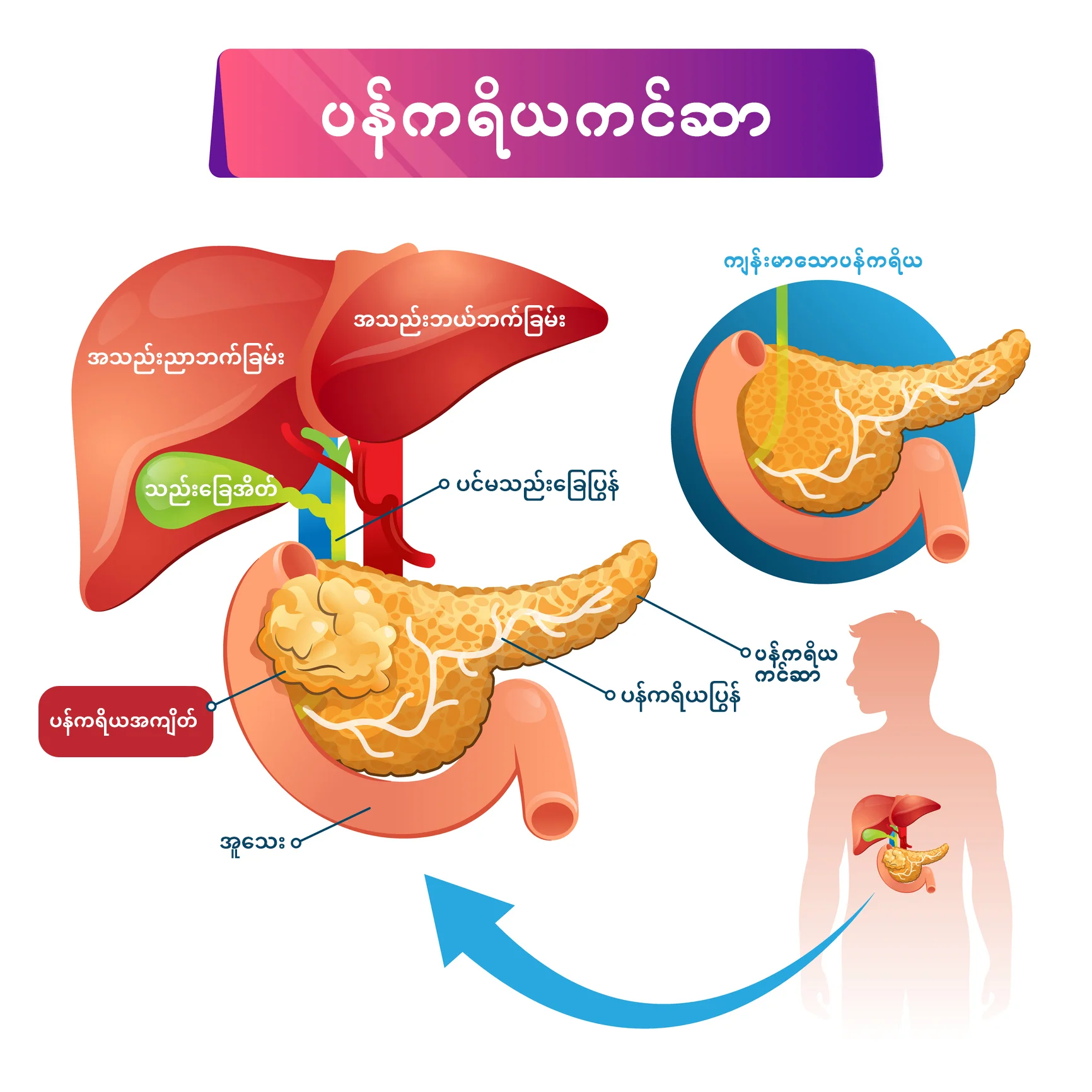
ပန်ကရိယကင်ဆာသည် မကြာခဏ ရှာဖွေရခက်ပြီး အကြောင်းရင်းများစွာကြောင့် ရောဂါရှာဖွေတွေ့ရှိရန် နောက်ကျတတ်ပါသည်1။
- ပန်ကရိယကင်ဆာ၏ အစောပိုင်းအဆင့်များတွင် ဝေဒနာများ သို့မဟုတ် လက္ခဏာများ မပြတတ်ပါ။
- လက်ရှိအချိန်တွင် ပန်ကရိယကင်ဆာ၏ လက္ခဏာများသည် မရေရာဘဲ အခြားအဖြစ်များသော ဝမ်းဗိုက်အခြေအနေများနှင့် ဆင်တူပါသည်။
- ပန်ကရိယသည် ဝမ်းဗိုက်ရှိ အခြားအင်္ဂါများနောက်တွင် တည်ရှိသောကြောင့် ပုံရိပ်ဖော်စစ်ဆေးမှုများတွင် ရှင်းရှင်းလင်းလင်း မြင်နိုင်ရန် ခက်ခဲစေပါသည်။
ပန်ကရိယကင်ဆာအမျိုးအစားများ
ပန်ကရိယကင်ဆာများကို အောက်ပါအတိုင်း အမျိုးအစားခွဲထားပါသည်။
- ပန်ကရိယရှိကင်ဆာ၏တည်နေရာ- ပန်ကရိယကို ဦးခေါင်း၊ ခန္ဓာကိုယ်နှင့် အမြီးများဖြင့် ဖွဲ့စည်းထားပါသည်။ ပန်ကရိယကင်ဆာများ၏ (၇၀) ရာခိုင်နှုန်းခန့်သည် ပန်ကရိယ၏ဦးခေါင်းတွင်တည်ရှိပါသည်2။
- ကင်ဆာစတင်ဖြစ်ပွားခဲ့သော ဆဲလ်အမျိုးအစား-
- ဆဲလ်အမျိုးအစားတစ်ခုသည် အစာချေဖျက်ရာတွင် အထောက်အကူဖြစ်စေသော အစာခြေအင်ဇိုင်းများကို ထုတ်လုပ်ပေးပါသည်။ ဤအင်ဇိုင်းများသည် ပြွန်များ (tubes) များအတွင်းသို့ စီးဆင်းသွားပြီး အူသိမ်ထဲသို့ စီးဆင်းသွားပါသည်။ အဆိုပါပြွန်များ၏ဆဲလ်များမှဖြစ်ပေါ်လာသောကင်ဆာကိုပန်ကရိယ exocrine ကင်ဆာအဖြစ်လူသိများ ပြီးပန်ကရိယကင်ဆာအားလုံး၏ (၉၅) ရာခိုင်နှုန်းသည် အဖြစ်အများဆုံးပုံစံဖြစ်ပြီး ပန်ကရိယကင်ဆာဖြစ်ပါသည်။
- အခြားဆဲလ်အမျိုးအစားသည် သွေးတွင်းသကြားဓာတ်ပမာဏကို ထိန်းညှိပေးသည့် အင်ဆူလင်နှင့် ဂလူဂွန်ကဲ့သို့သော အရေးကြီးဟော်မုန်းများစွာကို ထုတ်လုပ်ပါသည်။ ဤဆဲလ်များရှိ ကင်ဆာကို ပန်ကရိယ အာရုံကြောဆိုင်ရာ ကင်ဆာဟု လူသိများပြီး ပန်ကရိယ ကင်ဆာအားလုံး၏ (၁) ရာခိုင်နှုန်း ခန့်မှာ အဖြစ်များပါသည်။
ပန်ကရိယကင်ဆာက ဘယ်လောက်အဖြစ်များသလဲ ?
စင်္ကာပူတွင် ပန်ကရိယကင်ဆာဖြစ်ပွားမှု (အရေအတွက်) သည် လွန်ခဲ့သည့်နှစ်ပေါင်း (၅၀) အတွင်း ဆက်တိုက်တိုးလာခဲ့ပါသည်။ အမျိုးသားများတွင် ဆယ်ခုမြောက် အဖြစ်အများဆုံး ကင်ဆာဖြစ်ပြီး အမျိုးသမီးများတွင် (၈) ခုမြောက် အဖြစ်အများဆုံး ကင်ဆာဖြစ်သည်။ အမျိုးသားရော အမျိုးသမီးပါ ကင်ဆာကြောင့် သေဆုံးမှု စတုတ္ထမြောက် အများဆုံး အကြောင်းရင်း ဖြစ်ပါတယ်4။
သတင်းကောင်းမှာ၊ တစ်စိတ်တစ်ပိုင်းအားဖြင့် ရောဂါအစောပိုင်းအဆင့်များတွင် ရောဂါရှာဖွေတွေ့ရှိသည့် လူနာအရေအတွက် ပိုများလာခြင်းကြောင့် တစ်ချိန်တည်းမှာပင် အသက်ရှင်နှုန်း ပိုမိုကောင်းမွန်လာပါသည်4။
အကြောင်းအရင်းများနှင့် ဝေဒနာများ
ပန်ကရိယကင်ဆာကိုဘာကဖြစ်စေပါသလဲ ?
ပန်ကရိယရှိဆဲလ်များသည် ၎င်းတို့၏ DNA တွင် ပြောင်းလဲမှု (ဗီဇပြောင်းလဲမှုများ) ဖြစ်ပေါ်လာသောအခါတွင် ပန်ကရိယဆဲလ်များ ပုံမှန်မဟုတ်စွာကြီးထွားလာပြီး အကျိတ်ဖြစ်လာပါသည်။ ဗီဇပြောင်းခြင်းအတွက် အကြောင်းရင်းအတိအကျကို အပြည့်အစုံမသိရပါ။
ပန်ကရိယကင်ဆာဖြစ်နိုင်ချေအချက်များ
ပန်ကရိယကင်ဆာကို ဖြစ်စေနိုင်သည့် ဆဲလ်များရှိ DNA ပျက်စီးမှု ဖြစ်နိုင်ခြေကို တိုးစေသည့် အကြောင်းရင်းအချို့ရှိပါသည်။ ပါဝင်သော ထိုကဲ့သို့သောအန္တရာယ်အချက်များမှာ2,5,6-
- ဆေးလိပ်သောက်ခြင်း - ဆေးလိပ်သောက်ခြင်းသည် ပန်ကရိယကင်ဆာအတွက် အရေးကြီးဆုံး ပြုပြင်ပြောင်းလဲနိုင်သော အန္တရာယ်အချက်တစ်ချက်ဖြစ်ပါသည်။ ဆေးလိပ်အလွန်အကျွံသောက်သူများသည် အန္တရာယ်အကြီးဆုံးဖြစ်ပါသည်။
- Pancreatitis (ပန်ကရိယရောင်ခြင်း): - ပန်ကရိယရောင်ရမ်းခြင်းကို အချိန်ကြာမြင့်စွာရှိခြင်းသည် ပန်ကရိယကင်ဆာ ဖြစ်နိုင်ခြေကို တိုးမြင့်စေပါသည်။
- အမျိုးအစား (၂) ဆီးချိုရောဂါ- ဆီးချိုရောဂါရှိသူများသည် အခြားသူများထက် ပန်ကရိယကင်ဆာဖြစ်နိုင်ချေပိုများပါသည်။
- အဝလွန်ခြင်း- ခန္ဓာကိုယ်ထုထည်ညွှန်းကိန်း (BMI) (၃၀) အထက်ရှိသော အဝလွန်သူများ သို့မဟုတ် အဝလွန်သူများသည် အခြားသူများထက် ပန်ကရိယကင်ဆာ ဖြစ်နိုင်ခြေ အနည်းငယ် ပိုများသည်။
- ကျန်းမာရေးနှင့် မညီညွတ်သော အစားအစာ- အဆီများသော အစားအစာ သို့မဟုတ် ပြုပြင်ထားသော အသားများကို စားသုံးခြင်းသည် ပန်ကရိယကင်ဆာ ဖြစ်နိုင်ခြေကို တိုးမြင့်စေပါသည်။
- အရက်- အရက်အလွန်အကျွံသောက်ခြင်းသည် ပန်ကရိယရောင်ခြင်းနှင့် ပန်ကရိယကင်ဆာ ဖြစ်နိုင်ခြေကို တိုးစေပါသည်။
- ဓာတုဗေဒဆိုင်ရာ ထိတွေ့မှု- ပိုးသတ်ဆေး၊ ဆိုးဆေး၊ သတ္တုလုပ်ငန်းနှင့် အခြောက်ခံ သန့်ရှင်းရေး ဓာတုပစ္စည်းများကဲ့သို့သော ဓာတုပစ္စည်းများကို အပြင်းအထန်အသုံးပြုသည့် လုပ်ငန်းများတွင် လူများသည် အန္တရာယ် ပိုများနိုင်ပါသည်။
- မိသားစုရာဇဝင်- ပန်ကရိယ၊ သားအိမ် သို့မဟုတ် အူမကြီးကင်ဆာရှိသော ပထမအဆင့် ဆွေမျိုး (မိဘ သို့မဟုတ် မွေးချင်း) ရှိခြင်းသည် ရောဂါဖြစ်ပွားနိုင်ခြေကို တိုးစေသည်။ DNA ပြောင်းလဲမှုဖြစ်စေသော မျိုးရိုးလိုက်သော အခြေအနေအချို့သည် ကင်ဆာအန္တရာယ်ကို တိုးမြင့်စေနိုင်သည်။ ၎င်းတို့တွင် BRCA2 မျိုးရိုးဗီဇ၊ Lynch syndrome၊ familial atypical multiple mole melanoma (FAMMM) syndrome နှင့် multiple endocrine neoplasia type 1 (MEN1) syndrome တို့ ပါဝင်ပါသည်။
- သက်ကြီးရွယ်အိုများ- ပန်ကရိယကင်ဆာရှိသူအများစုသည် အသက် ၆၅ နှစ်အထက်များဖြစ်သည်။
- ကျား-မ- အမျိုးသားများသည် ပန်ကရိယကင်ဆာ ဖြစ်နိုင်ခြေ ပိုများသည်။
ဤအန္တရာယ်အချက်များထဲမှ တစ်ခု သို့မဟုတ် တစ်ခုထက်ပိုသောအချက်များရှိခြင်းသည် သင်သည် ပန်ကရိယကင်ဆာကို အလိုအလျောက်ရရှိမည်ဟု မဆိုလိုပါ။ ဖြစ်နိုင်ခြေအချက်များသောလူအများစုသည် ပန်ကရိယကင်ဆာကို ဘယ်တော့မှ မဖြစ်ပွားနိုင်သော်လည်း အချို့သောအန္တရာယ်အချက်များ မသိရှိကြပါ။
ပန်ကရိယကင်ဆာ၏ ဝေဒနာများနှင့် လက္ခဏာများသည် အဘယ်နည်း?
ပန်ကရိယကင်ဆာသည် ရောဂါအဆင့်မြင့်သည်အထိ ရောဂါလက္ခဏာများ မပြတတ်ပါ။ ၎င်းတို့ဖြစ်ပွားသောအခါတွင် ပန်ကရိယကင်ဆာ၏ ဝေဒနာများနှင့် လက္ခဏာများ ပါဝင်နိုင်ပါသည်5,7။
- ဝမ်းဗိုက် (ဗိုက်) နာကျင်ခြင်း (သို့) ကျောဘက်သို့ ပျံ့နှံ့သွားခြင်း။
- အစားအသောက်ပျက်ခြင်း။
- မထင်မှတ်ဘဲ ကိုယ်အလေးချိန်ကျခြင်း။
- ပင်ပန်းနွမ်းနယ်ခြင်း သို့မဟုတ် ပင်ပန်းနွမ်းနယ်ခြင်း
- အစာမကြေခြင်း။
- သွေးတိုးခြင်း။
- ပျို့အန်ခြင်း။
- အသားဝါခြင်း (အရေပြားအဝါရောင်နှင့် မျက်လုံးအဖြူများ)၊
- အရောင်ဖျော့သော သို့မဟုတ် မျောနေသော ထိုင်ခုံများ
- ဆီးညိုရောင်
- ယားယံခြင်း။
- ထိန်းချုပ်ရန်ခက်ခဲသော ဆီးချိုရောဂါ သို့မဟုတ် ဆီးချိုရောဂါအသစ်များ။
- သွေးခဲခြင်းကြောင့်ဖြစ်နိုင်သော လက် သို့မဟုတ် ခြေထောက်တွင် နာကျင်ခြင်းနှင့် ရောင်ရမ်းခြင်း။
ရောဂါရှာဖွေခြင်းနှင့် အကဲဖြတ်ခြင်း။
ပန်ကရိယကင်ဆာရောဂါရှာဖွေခြင်း။
ပန်ကရိယကင်ဆာဟု သံသယရှိပါက သင့်တွင် ကင်ဆာရှိ၊မရှိ ဆုံးဖြတ်ရန် သင့်ဆရာဝန်က ထပ်မံစုံစမ်းစစ်ဆေးမည်ဖြစ်သည်1,2,6။
- ဆေးခန်းမှတ်တမ်းနှင့် စစ်ဆေးခြင်း- သင့်ဆရာဝန်သည် သင့်ကိုယ်ရေးကိုယ်တာနှင့် မိသားစုကျန်းမာရေးရာဇဝင်အကြောင်း မေးမြန်းပြီး သင့်ဝမ်းဗိုက်ကို ရုပ်ပိုင်းဆိုင်ရာစစ်ဆေးမှုများ ပြုလုပ်မည်ဖြစ်သည်။
- ပုံရိပ်ဖော်စစ်ဆေးမှုများ- ပုံရိပ်စမ်းသပ်မှုများသည် ခန္ဓာကိုယ်အတွင်းပိုင်းကိုပြသသည့် အသေးစိတ်ပုံများကို ယူဆောင်သည်။ ပန်ကရိယကင်ဆာရောဂါရှာဖွေရန်အသုံးပြုသည့်စမ်းသပ်မှုများတွင် အာထရာဆောင်း၊ ကွန်ပြူတာဓာတ်မှန်ရိုက်ခြင်း (CT) စကင်န်၊ သံလိုက်ပဲ့တင်ရိုက်ခတ်မှုပုံရိပ်ဖော်ခြင်း (MRI) စကင်န်နှင့် ဝမ်းဗိုက်၏positron emission tomography (PET) စကင်န်များ ပါဝင်သည်။
- သွေးစစ်ဆေးခြင်း- သွေးစစ်ဆေးမှုများသည် ကင်ဆာဆဲလ်များမှ ထုတ်လုပ်သည့် အကျိတ်အမှတ်အသားများဟုခေါ်သော ပရိုတင်းအချို့ကို ပြသနိုင်သည်။ ပန်ကရိယကင်ဆာရောဂါရှာဖွေရာတွင်အသုံးပြုသောအကျိတ်အမှတ်အသားစစ်ဆေးမှုတစ်ခုအား CA19-9 ဟုခေါ်သည်။ ကင်ဆာရောဂါ တုံ့ပြန်ပုံကို နားလည်ရန် ဆရာဝန်များသည် ကုသနေစဉ်နှင့် အပြီးတွင် ဤစစ်ဆေးမှုကို အကြိမ်ကြိမ် ပြန်လုပ်ကြသည်။ ပန်ကရိယကင်ဆာအချို့သည် CA19-9 အပိုမထုတ်နိုင်သောကြောင့် ဤစစ်ဆေးမှုသည် လူတိုင်းအတွက် အထောက်အကူမဟုတ်ပါ။ သင်၏အထွေထွေကျန်းမာရေးနှင့် သင့်ကျောက်ကပ်နှင့် အသည်းတို့၏ လုပ်ဆောင်ပုံကို စစ်ဆေးရန် အခြားသွေးစစ်ဆေးမှုများကိုလည်း လုပ်ဆောင်ပါသည်။
- တစ်ရှူးအသားစဥ်စစ်ဆေးခြင်း- အသားစယူစစ်ဆေးခြင်းဆိုသည်မှာ ကင်ဆာ၏လက္ခဏာများကိုစစ်ဆေးရန်အတွက် အဏုကြည့်မှန်ဘီလူးအောက်တွင်ကြည့်ရှုရမည့်တစ်ရှူးနမူနာများကို ဖယ်ရှားခြင်းဖြစ်သည်။ နမူနာအား ဓာတ်မှန်ရိုက်နေစဉ် သို့မဟုတ် အာထရာဆောင်းရိုက်နေစဉ် သို့မဟုတ် ခွဲစိတ်နေစဉ်အတွင်း အကျိတ်ကို ခွဲစိတ်မှု သို့မဟုတ် ခွဲစိတ်မှုအတွင်း ပန်ကရိယအတွင်းသို့ ထည့်သွင်းထားသည့် သေးငယ်သောအပ် သို့မဟုတ် ပင်မအပ်တစ်ချောင်းမှ ရရှိနိုင်သည်။ အထူးပြုစစ်ဆေးမှုများသည် ကင်ဆာဆဲလ်များတွင် DNA ပြောင်းလဲမှုများ ရှိနေသည်ကို ပြသနိုင်သည်။
- Endoscopic ultrasound (EUS) - ဤလုပ်ထုံးလုပ်နည်းတွင်၊ အာထရာဆောင်းကိရိယာတစ်ခုသည် အစာပြွန်အတွင်းမှ ပန်ကရိယ၏ပုံများကိုရယူရန်အတွက် အစာပြွန်အတွင်းပိုင်းနှင့် အစာအိမ်အတွင်းသို့ ဖိုင်ဘာအော်စကုပ် (endoscope) မှတဆင့် ဖြတ်သန်းသွားပါသည်။ အကျိတ်၏အသားစဥ်စစ်ဆေးခြင်းကို EUS တွင်ပြုလုပ်နိုင်သည်။
- Endoscopic retrograde cholangio-pancreatography (ERCP)- ဤလုပ်ထုံးလုပ်နည်းသည် ပန်ကရိယ၏ပြွန်များထဲသို့ စိမ့်ဝင်သွားသည့် အစာအိမ်နှင့် အူသိမ်အတွင်းသို့ ကြည့်ရန် fibreoptic scope (endoscope) ကို အသုံးပြုသည်။ X-ray ဆိုးဆေးသည် ပန်ကရိယ၏ပြွန်ထဲသို့ ထိုးသွင်းပြီး ကိုယ်တွင်းကလီစာများကို ရိုက်ယူထားသော ပုံများအတိုင်း ပန်ကရိယပြွန်၏ ပုံမမှန်မှုများကို ဖော်ထုတ်နိုင်စေပါသည်။ ERCP လုပ်ထုံးလုပ်နည်းအတွင်း၊ တစ်ရှူးများကို biopsi လုပ်နိုင်သည်။
- Percutaneous transhepatic cholangiography (PTC)- ဆိုးဆေးကို အသည်း သို့မဟုတ် သည်းခြေပြွန်အတွင်းသို့ ထည့်သွင်းပြီး ပိတ်ဆို့သွားသည်ကို ဖော်ထုတ်ရန် ဓာတ်မှန်ရိုက်ခြင်း။ ERCP မဖြစ်နိုင်ပါက PTC ကို များသောအားဖြင့် လုပ်ဆောင်သည်။
ပန်ကရိယကင်ဆာကို ဘယ်လိုအကဲဖြတ်သလဲ ?
ပန်ကရိယကင်ဆာကို ရှာဖွေတွေ့ရှိပြီးနောက်၊ သင့်ဆရာဝန်သည် ရောဂါ၏အတိုင်းအတာ (အဆင့်) ကို ဆုံးဖြတ်ပေးမည်ဖြစ်သည်။ ပုံမှန်အားဖြင့် CT စကင်န်များ၊ PET-CT စကင်န်များ သို့မဟုတ် MRI ဖြင့်ပြုလုပ်သည့် အဆင့်သည် ကင်ဆာပျံ့နှံ့သွားခြင်း ရှိ၊ မရှိ သိရှိရန် လုပ်ဆောင်ပြီး ဖြစ်ပါက ခန္ဓာကိုယ်၏ မည်သည့် အစိတ်အပိုင်းများထံ ရောက်သွားသည်ကို သိရှိရန် လုပ်ဆောင်သည်။ ပန်ကရိယကင်ဆာသည် အနီးနားရှိ သွေးကြောများ၊ ကျောက်မီးသွေးများ နှင့် အသည်း၊ peritoneum (ဝမ်းဗိုက်အတွင်းပိုင်း) နှင့် အဆုတ်များသို့ မကြာခဏပျံ့နှံ့တတ်သည်7။ ကံမကောင်းစွာဖြင့်၊ ပန်ကရိယကင်ဆာအများစုသည် ရောဂါရှာဖွေချိန်တွင် ပန်ကရိယဘက်သို့ ပျံ့နှံ့နေပြီဖြစ်သည်။
ပန်ကရိယကင်ဆာ၏အတိုင်းအတာနှင့် ဖယ်ရှားရန် ဖြစ်နိုင်ချေရှိမရှိကို ဆုံးဖြတ်ရန် အဆင့်လိုက် laparoscopy ပြုလုပ်နိုင်သည်။ ဤခွဲစိတ်မှုအတွင်း သင့်ဝမ်းဗိုက်အတွင်း သေးငယ်သော ခွဲစိတ်မှု (ဖြတ်တောက်မှု) အနည်းငယ်ကို ပြုလုပ်ပြီး အဆုံးတွင် ကင်မရာပါသော ရှည်လျားသော ပြွန်တစ်ခုကို ထည့်သွင်းထားသည်။ ၎င်းသည် ခွဲစိတ်ဆရာဝန်အား သင့်ဝမ်းဗိုက်အတွင်းပိုင်းကို မြင်နိုင်ပြီး ပုံမှန်မဟုတ်သော သို့မဟုတ် ကင်ဆာပျံ့နှံ့နေသည့် လက္ခဏာများကို ရှာဖွေနိုင်စေမည်ဖြစ်သည်။ လုပ်ငန်းစဉ်အတွင်း ဝမ်းဗိုက်မှ အသားစယူခြင်း သို့မဟုတ် အရည်နမူနာကို ယူနိုင်သည်။
သင်၏ပန်ကရိယကင်ဆာအတွက် မျိုးရိုးလိုက်သော အကြောင်းရင်းကို ဖော်ထုတ်ရန်အတွက် မျိုးရိုးဗီဇစစ်ဆေးမှုကို အသားစဥ်ပစ္စည်းပေါ်တွင် ပြုလုပ်နိုင်သည်။ ၎င်းသည် သင့်အတွက် အထိရောက်ဆုံး ကုသမှုအမျိုးအစားကို ဆုံးဖြတ်ရန် သင့်ဆရာဝန်ကို ကူညီပေးနိုင်သည်။
ဆရာဝန်များက ပန်ကရိယကင်ဆာ အဆင့်များကို ဖော်ပြထားသည်မှာ1 -
- အဆင့် 0- ပန်ကရိယ၏ နံရံတွင် မူမမှန်သောဆဲလ်များကို တွေ့ရှိရသည်။ ဤပုံမှန်မဟုတ်သောဆဲလ်များသည် ကင်ဆာဖြစ်လာနိုင်ပြီး အနီးနားရှိ ပုံမှန်တစ်သျှူးများသို့ ပျံ့နှံ့သွားနိုင်သည်။ အဆင့် 0 ကို carcinoma in situ လို့လည်း ခေါ်ပါတယ်။
- အဆင့် I- အကျိတ်သည် (၄) စင်တီမီတာထက်သေးငယ်ပြီး ပန်ကရိယတွင်သာတွေ့ရှိရသည်။
- အဆင့် II- အကျိတ်သည် (၄) စင်တီမီတာထက် ပိုကြီးသည် သို့မဟုတ် အနီးနားရှိ lymph node 1-3 ခုအထိ ပျံ့နှံ့သွားပါသည်။
- အဆင့် III- ကင်ဆာသည် (၄) သို့မဟုတ် ထို့ထက်ပိုသော ပြန်ရည်ကျိတ် သို့မဟုတ် ပန်ကရိယတစ်ဝိုက်ရှိ အဓိကသွေးကြောများဆီသို့ ပျံ့နှံ့သွားပါသည်။
- အဆင့် IV: - ကင်ဆာသည် အဆုတ်၊ , အသည်း သို့မဟုတ် အစာအိမ် (ဝမ်းဗိုက်) ကဲ့သို့သော ခန္ဓာကိုယ်၏ အခြားအစိတ်အပိုင်းများသို့ ပျံ့နှံ့သွားသည်။
ကုသမှုအစီအစဥ်ကို အဆင်ပြေချောမွေ့စေရန်အတွက်၊ ပန်ကရိယကင်ဆာများကို အမျိုးအစားခွဲရန် အခြားအသုံးဝင်သောနည်းလမ်းမှာ အကျိတ်ကို ပြန်လည်ခွဲစိတ်နိုင်သည် (ခွဲစိတ်ခြင်းဖြင့် ဖယ်ရှားနိုင်သည်) ရှိမရှိအပေါ် အခြေခံထားသည်1,7။
- ခွဲစိတ်နိုင်သော ပန်ကရိယကင်ဆာ- အနီးနားရှိ အရေးကြီးသောသွေးကြောများ သို့မဟုတ် ကိုယ်တွင်းအင်္ဂါများအဖြစ်သို့ မကြီးထွားသေးသောကြောင့် အကျိတ်ကို ခွဲစိတ်ခြင်းဖြင့် ဖယ်ရှားနိုင်သည်။
- နယ်ခြားမျဉ်းကို ခွဲထုတ်နိုင်သော ကင်ဆာ- အကျိတ်သည် ကြီးမားသော သွေးကြော သို့မဟုတ် အနီးနားရှိ တစ်ရှူး သို့မဟုတ် ကိုယ်တွင်းအင်္ဂါများအဖြစ်သို့ ကြီးထွားလာသည်။ အကျိတ်ကို ဖယ်ရှားနိုင်သော်လည်း ကင်ဆာဆဲလ်များကို လုံးလုံးမဖယ်ရှားနိုင်စေရန် အခွင့်အလမ်းရှိပါသည်။
- ဒေသအလိုက်အဆင့်မြင့်ကင်ဆာ- အနီးနားရှိ သွေးကြောများ သို့မဟုတ် ပြန်ရည်ကျိတ် များ၏ သိသာထင်ရှားသော ပါဝင်ပတ်သက်မှုရှိပါသည်။ ခွဲစိတ်ဖယ်ရှားခြင်းမှာ ခက်ခဲခြင်း သို့မဟုတ် အန္တရာယ်မကင်းခြင်းတို့ ဖြစ်နိုင်ပါသည်။
- မက်တာစတီကျိတ်ကင်ဆာ- ကင်ဆာသည် အသည်း၊ အဆုတ် သို့မဟုတ် ဝမ်းဗိုက်ကဲ့သို့သော ခန္ဓာကိုယ်၏ ဝေးကွာသောနေရာများသို့ ပျံ့နှံ့သွားသည်။ ခွဲစိတ်မှုဟာ ကင်ဆာကို လုံးဝ ဖယ်ရှားနိုင်မှာ မဟုတ်ပါဘူး။li>
- ထပ်တလဲလဲကင်ဆာ- ပန်ကရိယ သို့မဟုတ် ခန္ဓာကိုယ်၏ အခြားအစိတ်အပိုင်းများကို ကုသပြီးနောက် ကင်ဆာသည် ပြန်ဖြစ်လာသည်။
ကုသမှုနည်းလမ်း
ပန်ကရိယကင်ဆာကုသမှုနည်းလမ်းများ
သင်၏ကုသမှုအစီအစဉ်ကို စဉ်းစားသောအခါ သင့်ဆရာဝန်သည် အောက်ပါအချက်များကို ထည့်သွင်းစဉ်းစားမည်ဖြစ်ပါသည်1,7။
- အကျိတ်၏တည်နေရာအတိအကျ။
- ကင်ဆာ၏အဆင့် (အကျိတ်အရွယ်အစားနှင့် ၎င်း၏မူလနေရာထက် ကျော်လွန်ပျံ့နှံ့သွားခြင်းရှိမရှိ)။
- ခွဲစိတ်ခြင်းဖြင့် အကျိတ်ကို ဖယ်ရှားနိုင်မလား။
- သင့်အသက်အရွယ်၊ အလုံးစုံကျန်းမာရေးနှင့် အခြားရောဂါများအတွက် သင်ရနိုင်သော အခြားကုသမှုများ။
- သင်၏အကြိုက်များ။
- ကင်ဆာရောဂါရှာဖွေတွေ့ရှိခြင်း သို့မဟုတ် ပြန်ဖြစ်ခြင်းရှိမရှိ (ပြန်လာနိုင်ခြင်း)။
ပန်ကရိယကင်ဆာကုသမှု၏ ပထမပန်းတိုင်မှာ ကင်ဆာကို ဖယ်ရှားရန်ဖြစ်ပါသည်။ ထိုသို့မဖြစ်နိုင်ပါက ကင်ဆာ၏တိုးတက်မှုကို တတ်နိုင်သမျှကာကွယ်ရန်နှင့် လူနေမှုဘဝတိုးတက်စေရန်အတွက် အာရုံစူးစိုက်မှုမှာ တည်ငြိမ်နေပေမည်။ ပန်ကရိယကင်ဆာကို အောက်ပါနည်းလမ်းများဖြင့် ကုသနိုင်ပြီး မကြာခဏ ပေါင်းစပ်အသုံးပြုပါသည်1,8။
ခွဲစိတ်မှုအစောပိုင်းအဆင့် ပန်ကရိယကင်ဆာကို မကြာခဏ ကုသနိုင်ပြီး ခွဲစိတ်မှုဖြင့် ပျောက်ကင်းနိုင်သည်။ ခွဲစိတ်မှုအောင်မြင်ရန်အတွက် ကင်ဆာသည် ပန်ကရိယတွင် လုံးလုံးလျားလျား ချုပ်နှောင်ထားရမည်ဖြစ်သည်။ ဒါတောင်မှ ကင်ဆာအားလုံးကို ဖယ်ထုတ်ဖို့ မဖြစ်နိုင်သေးဘူးဆိုရင်7။ ခွဲစိတ်ပြီးနောက်၊ နောက်ဆက်တွဲကုသမှုကို adjuvant therapy ဟုလူသိများသော၊ မကြာခဏအကြံပြုပါသည်။ ၎င်းတွင် ဓာတုကုထုံး သို့မဟုတ် ဓာတ်ရောင်ခြည် ကုထုံးများ ပါဝင်နိုင်သည်။
သို့သော် လူနာအများအပြားသည် ၎င်းကိုစစ်ဆေးသည့်အချိန်၌ ကင်ဆာအဆင့်မြင့်နေပြီ ဖြစ်သောပန်ကရိယကင်ဆာရှိကြပြီး ခွဲစိတ်မှုသည် မကြာခဏမဖြစ်နိုင် သို့မဟုတ် အကျိုးရှိမည်မဟုတ်ပေ9။ ခွဲစိတ်မှုကို အကြံမပြုပါက၊ ဓာတ်ရောင်ခြည်ကုထုံး၊ ဓာတုကုထုံးဖြင့် ကုသခြင်း သို့မဟုတ် ကင်ဆာရောဂါလက္ခဏာများကို လျှော့ချရန်နှင့် အသက်ရှည်စေရန် မကြာခဏ အသုံးပြုလေ့ရှိပါသည်။
ပန်ကရိယကင်ဆာကိုကုသရန်အသုံးပြုသော ခွဲစိတ်မှုလုပ်ငန်းစဉ်များတွင် 7,8
- ပန်ကရိယခေါင်းရှိ ကင်ဆာများအတွက် ခွဲစိတ်မှု- Whipple process, pancreaticoduodenectomy ဟုခေါ်သော Whipple process သည် ပန်ကရိယ၏ဦးခေါင်း၊ အူသိမ်၏ပထမပိုင်း၊ သည်းခြေအိတ်နှင့် သည်းခြေပြွန်ကို ဖယ်ရှားသည့် ခွဲစိတ်မှုဖြစ်သည်။ အစာအိမ်၏ အစိတ်အပိုင်းနှင့် အနီးနားရှိ ပြန်ရည်ကျိတ်များကိုလည်း ဖယ်ရှားနိုင်သည်။ ထို့နောက် အစာခြေလမ်းကြောင်းကို ပြန်လည်ထူထောင်ရန် ကျန်ရှိသော အင်္ဂါများကို ပြန်လည်ပေါင်းစည်းသည်။
- ပန်ကရိယခန္ဓာကိုယ်နှင့် အမြီးရှိ ကင်ဆာများအတွက် ခွဲစိတ်မှု- ပန်ကရိယ၏ ခန္ဓာကိုယ်နှင့် အမြီးကို ဖယ်ရှားရန် ခွဲစိတ်ခြင်းကို distal pancreatectomy ဟုခေါ်သည်။ သရက်ရွက်ကိုလည်း ဖယ်ရှားနိုင်ပါတယ်။
- ပန်ကရိယတစ်ခုလုံးကို ဖယ်ရှားရန် ခွဲစိတ်ခြင်း- ဤလုပ်ထုံးလုပ်နည်းကို ပန်ကရိယခွဲစိတ်ခြင်းဟုခေါ်ပြီး ပန်ကရိယတစ်ခုလုံး၊ သည်းခြေအိတ်၊ သရက်ရွက်နှင့် အစာအိမ်နှင့် အူသိမ်တစ်စိတ်တစ်ပိုင်းတို့ကို ဖယ်ရှားခြင်းပါဝင်သည်။ ခွဲစိတ်ပြီးနောက် ပန်ကရိယမှထုတ်လုပ်သော ဟော်မုန်းများနှင့် အင်ဇိုင်းများကို အစားထိုးရန်အတွက် တစ်သက်တာဆေးဝါးများ သောက်ရန်လိုအပ်ပါသည်။
ကင်ဆာသည် ပြန့်ပွားပြီး မဖယ်ရှားနိုင်ပါက ရောဂါလက္ခဏာများ သက်သာရာရစေရန်နှင့် ဘဝအရည်အသွေးကို မြှင့်တင်ရန်အတွက် ခွဲစိတ်မှုပြုလုပ်နိုင်ပါသည်1-
- Biliary bypass ( သည်းခြေပြွန် လမ်းလွှဲခြင်း )- ကင်ဆာက သည်းခြေပြွန်ကို ပိတ်ဆို့ပြီး သည်းခြေအိတ်အတွင်း သည်းခြေရည်များ စုပုံလာပါက၊ biliary bypass လုပ်နိုင်ပါသည်။ ဤသို့လုပ်စဥ် ခွဲစိတ်ဆရာဝန်သည် ပိတ်ဆို့ခြင်းမရှိခင် နေရာတွင်ရှိသော သည်းခြေအိတ် သို့မဟုတ် သည်းခြေပြွန်ကို ဖြတ်တောက်ပြီး ပိတ်ဆို့နေသောနေရာကို ကျော်ဖြတ်ရန်အတွက် အူသိမ်အတွင်းနှင့် ပြန်လည်ဆက်ပေးမည်ဖြစ်ပါသည်။
- Endoscopic stent နေရာချထားခြင်း - ပိတ်ဆို့နေသော သည်းခြေပြွန်ကို ခန္ဓာကိုယ်အပြင်ဘက်ရှိ အိတ်တစ်ခုထဲသို့ သို့မဟုတ် အူသိမ်ထဲသို့ စွန့်ထုတ်သည့်ပြွန်မှတဆင့် stent (ပါးလွှာသောပြွန်) ကို ထားခြင်းဖြင့်လည်း ပိတ်ဆို့ခြင်းမရှိအောင်ပြုလုပ်နိုင်ပါသည်။ ဤလုပ်ငန်းစဉ်ကို endoscopic (ကင်မရာ) လမ်းညွှန်မှုအောက်တွင် လုပ်ဆောင်ပါသည်။
- Gastric bypass ( အစာအိမ်လမ်းလွှဲခြင်း ) - အကျိတ်သည် အစာအိမ်မှ အစာများကို duodenum (အူသိမ်၏ ပထမပိုင်း) တွင် ပိတ်ဆို့နေပါက၊ အစာအိမ်ကို အူသေးထဲသို့ တိုက်ရိုက်လမ်းကြောင်းပြုလုပ်ပေး နိုင်ပါသည်။
- ဓာတုကုထုံး - ဓာတုကုထုံးသည် ကင်ဆာဆဲလ်များကို ဖျက်ဆီးရန် သို့မဟုတ် ခွဲထွက်ခြင်းမှရပ်တန့်ရန် ကင်ဆာဆန့်ကျင်ဆေးများကို အသုံးပြုခြင်းဖြစ်ပါသည်။ ကုသမှုတွင် ဓာတုကုထုံးတစ်မျိုး သို့မဟုတ် ၎င်းတို့ကို ပေါင်းစပ်ပါဝင်နိုင်ပါသည်။ ဓာတုကုထုံးကို ခွဲစိတ်ပြီးနောက် ကျန်နေသေးတဲ့ ကင်ဆာဆဲလ်တွေကို သတ်ပစ်ဖို့ မကြာခဏ သုံးပါတယ်။ ခွဲစိတ်မှုသည် ကနဦးရွေးချယ်မှုမဟုတ်သည့်အခါ ဓာတုကုထုံးသည် ဓာတ်ရောင်ခြည်ကုထုံးဖြင့် ပေါင်းစပ်၍ သို့မဟုတ် ပေါင်းစပ်ခြင်းမရှိပါပဲ ပထမဆုံးအသုံးပြုသည့် ကုသမှု ဖြစ်နိုင်ပါသည်။ တစ်ခါတစ်ရံတွင် ဤပေါင်းစပ်ကုသမှုများသည် ခွဲစိတ်မှုပြုလုပ်ရန်အတွက် ကင်ဆာကို လုံလောက်သောအရွယ်အစားအထိ ကျုံ့သွားစေပါသည်။
- ဓာတ်ရောင်ခြည်ပြကုသနည်း (သို့မဟုတ် ဓာတ်ရောင်ခြည်ကုထုံး)- ဓာတ်ရောင်ခြည်ကုထုံးသည် ကင်ဆာဆဲလ်များကိုသတ်ရန် အားကောင်းပြီး စွမ်းအင်မြင့်ရောင်ခြည်များကို အသုံးပြုပါသည်။ ခွဲစိတ်မှုမပြုလုပ်မီ သို့မဟုတ် အပြီးတွင် အသုံးပြုနိုင်ပြီး ဓာတုကုထုံးဖြင့် ပေါင်းစပ်နိုင်ပါသည်။ ကင်ဆာသည် ခန္ဓာကိုယ်၏ အခြားအစိတ်အပိုင်းများသို့ ပျံ့နှံ့သွားသောအခါ ဓာတ်ရောင်ခြည်ကုထုံးသည် အကျိတ်ကို ကျုံ့သွားစေခြင်းဖြင့် နာကျင်ခြင်းကဲ့သို့သော လက္ခဏာများကို သက်သာစေနိုင်ပါသည်။
- ခုခံအားကုထုံး- Immunotherapy ( ခုခံအားကုထုံး ) သည် ကင်ဆာကိုတိုက်ဖျက်ရန်အတွက် လူနာ၏ကိုယ်ပိုင်ကိုယ်ခံအားစနစ် သို့မဟုတ် ကိုယ်ခံအားစနစ်၏အစိတ်အပိုင်းများမှ ပြုလုပ်ထားသောဆေးဝါးများကို အသုံးပြုသည့်ကုသမှုဖြစ်ပါသည်။ အကယ်၍ သင့်ပန်ကရိယကင်ဆာသည် ဤကုသမှုများကို တုံ့ပြန်မှုဖြစ်စေမည့် ကင်ဆာကို တိကျသော DNA အပြောင်းအလဲများရှိပါက Immunotherapy သည် ရွေးချယ်စရာတစ်ခုဖြစ်နိုင်သည်။
- ပစ်မှတ်ထားကုထုံး- ပစ်မှတ်ထားကုထုံးများသည် အကျိတ်ကြီးထွားမှုနှင့် ပြန့်ပွားမှုတွင် ပါဝင်သော သီးခြားမော်လီကျူးများကို အနှောင့်အယှက်ပေးခြင်းဖြင့် ကင်ဆာကြီးထွားမှုနှင့် ပြန့်ပွားမှုကို ပိတ်ဆို့သည့် ဆေးဝါးများဖြစ်သည်။
ပန်ကရိယကင်ဆာအသက်ရှင်နှုန်း
ပန်ကရိယကင်ဆာအတွက် အလားအလာသည် လက်ရှိအခြေအနေတွင် သိပ်မကောင်းလှပါ။ ရောဂါဖြစ်ပွားမှုအများစုသည် ၎င်းတို့ကို စစ်ဆေးတွေ့ရှိသည့်အချိန်၌ အဆင့်မြင့်မားနေသောကြောင့်ဖြစ်ပါသည်။ သို့သော်လည်း ပန်ကရိယကင်ဆာအတွက် အလုံးစုံရှင်သန်နှုန်းသည် အခြားကင်ဆာများထက် များစွာနိမ့်ကျနေသော်လည်း (၄) နှစ်တာအတွင်း တဖြည်းဖြည်း တိုးတက်လာခဲ့ပါသည်။4။ အကျိတ်ကို ပန်ကရိယထဲတွင်သာ တွေ့ရှိရပြီး ခွဲစိတ်မှုဖြင့် လုံးလုံးဖယ်ရှားနိုင်သည့်အခါတွင် အကောင်းဆုံးရလဒ်ကို တွေ့ရှိရပါသည်9။
ရှင်သန်မှုနှုန်းသည် အဆင့် (ကင်ဆာပြန့်ပွားမှု မည်မျှအထိ) ကို အခြေခံ၍ အုပ်စုဖွဲ့ထားသော်လည်း သင့်အသက်အရွယ်၊ အလုံးစုံကျန်းမာရေးနှင့် ကင်ဆာကုသမှုကို မည်မျှကောင်းမွန်စွာ တုံ့ပြန်နိုင်သည် စသည့်အချက်များသည် သင့်ရောဂါခန့်မှန်းချက် (ရလဒ်) ကို သက်ရောက်မှုရှိနိုင်သည်ကို သတိပြုသင့်သည်။ ဤအရာများကို ထည့်သွင်းစဉ်းစားရာတွင်ပင်၊ သင့်ဆရာဝန်မှ သင့်အား ပေးသော ရောဂါခန့်မှန်းချက်သည် ကျွန်ုပ်တို့တွင် တူညီသောရောဂါရှိဖူးသူများ၏ စာရင်းဇယားများအပေါ် အခြေခံ၍ ခန့်မှန်းချက်တစ်ခုသာ ဖြစ်ပါလိမ့်မည်။ သင့်ခရီးသည် အလားတူအခြေအနေမျိုးတွင် အခြားသူတစ်ဦး၏ခရီးနှင့် ကွဲပြားနေပါသေးသည်။
အားရှိစရာကတော့ ပန်ကရိယကင်ဆာအတွက် အစောပိုင်းအဆင့်ရောဂါရှာဖွေတွေ့ရှိမှုအချိုးအစားသည် မကြာသေးမီနှစ်များအတွင်း နှစ်ဆနီးပါးတိုးလာကာ ရောဂါ၏အစောပိုင်းရှာဖွေတွေ့ရှိမှုတွင် တိုးတက်လာမှုကို ညွှန်ပြနေပါသည်4။ ထို့အပြင်၊ ကင်ဆာသုတေသန၏ အောင်မြင်မှုများသည် ယခင်ကထက် ပိုမိုလျင်မြန်စွာ အရှိန်အဟုန်ဖြင့် ဖြစ်ပေါ်နေပြီး ပိုမိုကြီးမားသော ထိုးထွင်းသိမြင်မှုများကို ပေးစွမ်းကာ ပိုမိုထိရောက်သော ကုသမှုရွေးချယ်စရာများကို ဖွံ့ဖြိုးတိုးတက်လာစေပါသည်။ သုတေသီများသည် ပန်ကရိယကင်ဆာရောဂါရှာဖွေတွေ့ရှိသူများအတွက် ရလဒ်နှင့် ဘဝအရည်အသွေးကို မြှင့်တင်ရန် ဆန်းသစ်သောနည်းလမ်းများကို ရှာဖွေရန် ကြိုးပမ်းနေပါသည်။ သင့်တစ်ဦးချင်းအခြေအနေနှင့် ကိုက်ညီသော ဆေးခန်းစမ်းသပ်မှုများရှိမရှိ သိရှိနိုင်ရန် သင့်ကုသရေးဆရာဝန်နှင့် စကားပြောရန် ဆန္ဒရှိနိုင်ပါသည်။
ကြိုတင်ကာကွယ်ခြင်းနှင့် ရောဂါရှာဖွေစစ်ဆေးခြင်း
ပန်ကရိယကင်ဆာကိုကြိုတင်ရောဂါရှာဖွေစစ်ဆေးခြင်း
စစ်ဆေးမှုဆိုသည်မှာ လူတစ်ဦးတွင် ရောဂါလက္ခဏာမပြမီ ကင်ဆာကို ရှာဖွေခြင်းအား ရည်ညွှန်းသည်။ ပန်ကရိယကင်ဆာကို နေရာအလိုက်သတ်မှတ်ပြီး ခွဲစိတ်မှုဖြင့် ပိုမိုလွယ်ကူစွာ ဖယ်ရှားနိုင်ရန်အတွက် စောစီးစွာရှာဖွေစစ်ဆေးမှုက ဆရာဝန်များကို ကူညီပေးနိုင်ပါသည်။ လက်ရှိတွင် သာမန်လူဦးရေအတွက် အကြံပြုထားသော ပုံမှန်စစ်ဆေးမှုမရှိပါ။ သို့သော် ပန်ကရိယကင်ဆာဖြစ်နိုင်ခြေမြင့်မားသော မိသားစုရာဇဝင်ရှိသူများ၊ သို့မဟုတ် မျိုးရိုးလိုက်သော DNA ပြောင်းလဲမှုများကို ပုံမှန်စောင့်ကြည့်သင့်သည်။ စစ်ဆေးခြင်းတွင် ဝမ်းဗိုက်၏ MRI နှင့် အာထရာဆောင်းကဲ့သို့ ပုံရိပ်ဖော်စစ်ဆေးမှုများ နှစ်စဉ်ပါဝင်နိုင်သည်၊ ဒါ့အပြင် သင့်မိသားစုရာဇဝင်ပေါ်မူတည်၍ သက်ဆိုင်ရာမျိုးရိုးဗီဇပြောင်းလဲမှုများအတွက် မျိုးရိုးဗီဇစစ်ဆေးမှုများ ပါဝင်နိုင်ပါသည်5။
ပန်ကရိယကင်ဆာကိုကြိုတင်ကာကွယ်ခြင်း
ပန်ကရိယကင်ဆာကို ကာကွယ်ရန် အာမခံချက်နည်းလမ်းမရှိသော်လည်း၊ သင့်အန္တရာယ်ကို လျှော့ချရန် သင်လုပ်ဆောင်နိုင်သော အတိုင်းအတာအချို့ရှိပါသည်6,7။
- ဆေးလိပ်သောက်ခြင်းကို ရှောင်ကြဉ်ပါ သို့မဟုတ် ဖြတ်ပါ- သင်ဆေးလိပ်သောက်ပါက ရပ်တန့်ရန် ကူညီပေးမည့် နည်းလမ်းများအကြောင်း သင့်ကျန်းမာရေးစောင့်ရှောက်မှုအဖွဲ့အဖွဲ့ဝင်တစ်ဦးနှင့် ဆွေးနွေးပါ။ ၎င်းတို့တွင် ပံ့ပိုးကူညီရေးအဖွဲ့များ၊ ဆေးဝါးများနှင့် နီကိုတင်းအစားထိုးကုထုံးများ ပါဝင်နိုင်သည်။ (၁၀) နှစ်ကြာမှ ဆေးလိပ်ဖြတ်ပြီးနောက် သင့်ဖြစ်နိုင်ချေသည် ဆေးလိပ်မသောက်ဖူးသူနှင့် အတူတူပင်ဖြစ်သည်ဟု ခန့်မှန်းရသည်။
- ကျန်းမာသော ခန္ဓာကိုယ်အလေးချိန်ကို ထိန်းသိမ်းပါ- ကျန်းမာရေးနှင့်ညီညွတ်သော အစားအသောက်နှင့် ပုံမှန်လေ့ကျင့်ခန်းသည် သင့်အား ကျန်းမာသောခန္ဓာကိုယ်အလေးချိန်ရှိစေရန် ကူညီပေးနိုင်ပြီး ပန်ကရိယကင်ဆာအပါအဝင် အခြေအနေများစွာအတွက် ဖြစ်နိုင်ခြေကို လျှော့ချပေးနိုင်သည်။
- ကျန်းမာရေးနှင့်ညီညွတ်ပြီး မျှတသောအစားအစာကိုစားပါ- အဆီနည်းသောသကြား၊ အသားနီနှင့် ပြုပြင်ထားသောအစားအစာများ၊ လတ်ဆတ်သောသစ်သီးများ၊ ဟင်းသီးဟင်းရွက်များနှင့် အစေ့အဆန်များပါရှိသော အစားအစာများသည် ပန်ကရိယကင်ဆာအပါအဝင် ရောဂါများစွာနှင့် ကင်ဆာဖြစ်ပွားနိုင်ခြေကို လျှော့ချပေးနိုင်ပါသည်။
- အရက်သောက်ခြင်းကို ကန့်သတ်ပါ သို့မဟုတ် ရှောင်ပါ- အရက်အလွန်အကျွံသုံးစွဲခြင်းသည် ပန်ကရိယကင်ဆာဖြစ်စေနိုင်သည့် အန္တရာယ်ဖြစ်စေသည့်အချက်ဖြစ်သည့် ပန်ကရိယရောင်ရမ်းမှုကို ဖြစ်စေနိုင်သည်။
- ဓာတုပစ္စည်းများနှင့် ထိတွေ့မှုကို ကန့်သတ်ပါ သို့မဟုတ် ရှောင်ကြဉ်ပါ- သင့်လုပ်ငန်းခွင်တွင် ကင်ဆာဖြစ်စေသော ဓာတုပစ္စည်းများနှင့် ထိတွေ့မိပါက အကာအကွယ်ပစ္စည်းများကို ဝတ်ဆင်ပြီး လုပ်ငန်းခွင်ဘေးကင်းရေး လမ်းညွှန်ချက်များကို လိုက်နာပါ။
- သင်သည် အန္တရာယ်များသောအုပ်စုတွင်ရှိနေပါက ပုံမှန်စစ်ဆေးမှုပြုလုပ်ရန် သွားပါ။
မကြာခဏမေးလေ့ရှိသောမေးခွန်းများ
ပန်ကရိယကင်ဆာ၏ မိသားစုရာဇဝင်နှင့် မျိုးရိုး ဗီဇပြောင်းလဲမှုများ ရှိသူများသည် ပန်ကရိယကင်ဆာ ဖြစ်နိုင်ခြေ သိသိသာသာ ပိုများပါသည်။ ပန်ကရိယကင်ဆာဖြစ်ပွားမှု သည် ရှားပါးပါသည် ကင်ဆာ၏ (၅-၁၀)ရာခိုင်နှုန်းသာရှိပါသည်။ ဤအုပ်စုရှိလူများအတွက် မျိုးရိုးဗီဇစစ်ဆေးခြင်းနှင့် ပုံရိပ်ဖော်စစ်ဆေးမှုများ ပုံမှန်စစ်ဆေးခြင်းကို အကြံပြုထားပါသည်။
ဆေးလိပ်သောက်ခြင်းသည် ပန်ကရိယကင်ဆာအတွက် ပြုပြင်ပြောင်းလဲနိုင်သော အကြီးမားဆုံးအန္တရာယ်အချက်များထဲမှ တစ်ခုဖြစ်သည်။ ပန်ကရိယကင်ဆာ၏ (၂၅) ရာခိုင်နှုန်းခန့်သည် စီးကရက်ဆေးလိပ်သောက်ခြင်းကြောင့် ဖြစ်သည်ဟု ယူဆကြသည်11။ ပန်ကရိယကင်ဆာဖြစ်နိုင်ခြေသည် ဆေးလိပ်မသောက်ဖူးသူများနှင့် နှိုင်းယှဉ်ပါက ဆေးလိပ်သောက်သူထက် နှစ်ဆပိုများသည်11။ ထို့အပြင်၊ ဆေးလိပ်သောက်ခြင်း၊ ရေရှည်ဆီးချိုရောဂါနှင့် အစားအသောက် ညံ့ဖျင်းခြင်းတို့၏ ပေါင်းစပ်အကျိုးသက်ရောက်မှုသည် လူတစ်ဦးချင်းစီ၏ ပန်ကရိယကင်ဆာ ဖြစ်နိုင်ခြေကို တိုးမြင့်စေသည်6။ သင်လက်ရှိဆေးလိပ်သောက်နေပါက၊ ဆေးလိပ်ဖြတ်လိုက်ပါလျှင် သင့်အန္တရာယ်ကို နောက်ပြန်ဆုတ်နိုင်သည်ဆိုသော သတင်းကောင်းဖြစ်သည်။ ဆေးလိပ်ဖြတ်ပြီး (၁၀) နှစ်ကြာပြီးနောက်တွင် သင့်အန္တရာယ်သည် ဆေးလိပ်မသောက်ဖူးသူနှင့် အတူတူပင်ဖြစ်သည်ဟု ခန့်မှန်းရသည်6။
ပန်ကရိယကင်ဆာ၏ လက္ခဏာများသည် မကြာခဏ မရေမရာဖြစ်ပြီး အတိအကျမဟုတ်ပေ။ ကိုယ်အလေးချိန် ကျသွားခြင်းသည် အဖြစ်များသော ပထမ လက္ခဏာ ဖြစ်သော်လည်း ၎င်းသည် အစပိုင်းတွင် ပန်ကရိယ ကင်ဆာ ကြောင့်ဟု ယူဆနိုင်ပေမယ့် ၎င်းသည် အခြား အခြေအနေ အများအပြား ၏ လက္ခဏာ တစ်ခုလည်း ဖြစ်နိုင်သောကြောင့် ဖြစ်သည်။ လူနာအများအပြားသည် ၎င်းတို့၏ ပထမဆုံးလက္ခဏာအဖြစ် ဗိုက်နာခြင်း သို့မဟုတ် ကျောဘက်နာခြင်းကိုလည်း သတင်းပို့တတ်ကြပါသည်။ နာကျင်မှုသည် အစပိုင်းတွင် ဖြစ်လိုက်ပျောက်လိုက်ဖြစ်တတ်ပြီး အစာစားပြီးနောက် သို့မဟုတ် လဲလျောင်းသည့်အခါ ပိုဆိုးလာတတ်ပါသည်7။
စင်္ကာပူတွင် ပန်ကရိယကင်ဆာရှိသူအတွက် ၅ နှစ် အသက်ရှင်နှုန်းမှာ ၁၃ ရာခိုင်နှုန်းဖြစ်ပါသည်။ ဆိုလိုသည်မှာ ပန်ကရိယကင်ဆာရှိသော လူ (၁၀၀) တွင် (၁၃) ယောက်သည် ၎င်းတို့၏ရောဂါရှာဖွေတွေ့ရှိပြီးနောက် ငါးနှစ်အကြာတွင် အသက်ရှင်နေပါသည်။ ယင်းမှာ ပန်ကရိယကင်ဆာအများစုသည် အဆင့်မြင့်သည့်အဆင့်အထိ မရောက်မချင်း ရောဂါလက္ခဏာများ မပြနိုင်ခြင်းကြောင့်ဖြစ်သည်။ စောစီးစွာ ရောဂါရှာဖွေပြီး ကုသပါက (အဆင့် တစ်) သည် (၅) နှစ် အသက်ရှင်နှုန်း (၆၀) ရာခိုင်နှုန်း ကျော်နိုင်ပါသည်။
ဤကိန်းဂဏန်းများကို ပျမ်းမျှအားဖြင့် ကိုယ်စားပြုရန်အတွက် တူညီသောရောဂါရှာဖွေရေးရှိသူအုပ်စုထံမှ ရယူထားကြောင်း နားလည်ရန် အရေးကြီးပါသည်။ လူတစ်ဦးချင်းစီသည် ၎င်းတို့၏ကိုယ်ပိုင်အတွေ့အကြုံတွင် ကွဲပြားနိုင်သည်။ သင်၏ကိုယ်ရေးကိုယ်တာအခြေအနေများအပေါ်အခြေခံ၍ ပိုမိုတိကျသောအချက်အလက်များကိုပေးဆောင်နိုင်မည့် သင်၏ရောဂါဗေဒ (ရလဒ်) ကိုဆွေးနွေးရန်အကောင်းဆုံးဖြစ်သည်။
ယေဘုယျအားဖြင့် ရလဒ်ညံ့ဖျင်းပြီး အများစုမှာ ကုသ၍မရနိုင်သော်လည်း၊ ပန်ကရိယကင်ဆာသည် စောစီးစွာ ဖမ်းမိပြီး ကုသပါက ပျောက်ကင်းနိုင်ချေရှိသည်။ အစောပိုင်းအဆင့်တွင် ရောဂါရှာဖွေတွေ့ရှိသည့် လူနာများ၏ (၁၀) ရာခိုင်နှုန်းနီးပါးသည် ကုသမှုခံယူပြီးနောက် ရောဂါကင်းစင်သွားသည်12။
အကျိတ်သည် ပန်ကရိယတွင် အမှန်တကယ်ပါဝင်နေပါက (ကင်ဆာဆဲလ်များသည် အခြားနေရာသို့ မပျံ့နှံ့သေး) ကုသရန် အကောင်းဆုံးအခွင့်အရေးဖြစ်သည်။ သို့သော်၊ ဤရောဂါအဆင့်သည် ရောဂါဖြစ်ပွားမှု၏ (၂၀)ရာခိုင်နှုန်း အောက်သာရှိသောကြောင့် ကင်ဆာသည် အဆင့်မြင့်သည့်အဆင့်သို့ရောက်သောအခါတွင် ရောဂါဝေဒနာများနှင့် လက္ခဏာများကိုသာ ပြသလေ့ရှိပါသည်။ နေရာအလိုက် ရောဂါနှင့် အကျိတ်ငယ်များရှိသော ဤလူနာအုပ်စုငယ်အတွက်၊ ခွဲစိတ်မှုအပြီးသတ်ခွဲထုတ်ခြင်း (ဖယ်ရှားခြင်း) သည် (၅) နှစ်ရှင်သန်နှုန်း (၁၈) ရာခိုင်နှုန်း မှ (၂၄) ရာခိုင်နှုန်း နှင့် ဆက်စပ်နေပါသည်။ ဆက်လက်သုတေသနပြုခြင်း၏ရည်ရွယ်ချက်မှာ ပိုများသောအချိုးအစားကို ပန်ကရိယကင်ဆာ၏အစောဆုံးအဆင့်များတွင် ရောဂါရှာဖွေတွေ့ရှိရန်နည်းလမ်းများ ရရှိရန်ဖြစ်ပြီး ၎င်းသည် ကောင်းမွန်သောကုသမှုရလဒ်နှင့် အလားအလာကောင်းများပိုမိုများလာစေပါသည်။
ရည်ညွှန်းချက်များ
- National Cancer Institute. Pancreatic Cancer Treatment (PDQ®)–Patient Version. Accessed at https://www.cancer.gov/types/pancreatic/patient/pancreatic-treatment-pdq on 31 May 2024.
- Cancer Council. Pancreatic Cancer. Accessed at https://www.cancer.org.au/cancer-information/types-of-cancer/pancreatic-cancer on 31 May 2024.
- Sing Health. Pancreatic Cancer. Accessed at https://www.singhealth.com.sg/patient-care/conditions-treatments/pancreatic-cancer on 31 May 2024.
- National Registry of Diseases Office. Singapore Cancer Registry Annual Report 2021. Singapore, National Registry of Diseases Office; 2022.
- Mayo Clinic. Pancreatic Cancer Symptoms and Causes. Accessed at https://www.mayoclinic.org/diseases-conditions/pancreatic-cancer/symptoms-causes/syc-20355421 on 31 May 2024.
- Mount Elizabeth. Pancreatic Cancer. Accessed at https://www.mountelizabeth.com.sg/conditions-diseases/pancreatic-cancer/symptoms-causes on 31 May 2024.
- Cleveland Clinic. Pancreatic Cancer. Accessed at https://my.clevelandclinic.org/health/diseases/15806-pancreatic-cancer#overview on 31 May 2024.
- Mayo Clinic. Pancreatic Cancer Diagnosis and Treatment. Accessed at https://www.mayoclinic.org/diseases-conditions/pancreatic-cancer/diagnosis-treatment/drc-20355427 on 31 May 2024.
- National Cancer Institute. Pancreatic Cancer Treatment (PDQ®)–Health Professional Version. Accessed at https://www.cancer.gov/types/pancreatic/hp/pancreatic-treatment-pdq on 31 May 2024.
- National Registry of Diseases Office. Singapore Cancer Registry 50th Anniversary Monograph – Appendices. Singapore, National Registry of Diseases Office; 2022.
- American Cancer Society. Pancreatic Cancer Risk Factors. Accessed at https://www.cancer.org/cancer/types/pancreatic-cancer/causes-risks-prevention/risk-factors.html on 31 May 2024.
- Johns Hopkins Medicine. Pancreatic Cancer Prognosis. Accessed at https://www.hopkinsmedicine.org/health/conditions-and-diseases/pancreatic-cancer/pancreatic-cancer-prognosis on 31 May 2024.
