Myelodysplastic Syndromes (MDS) ကင်ဆာ

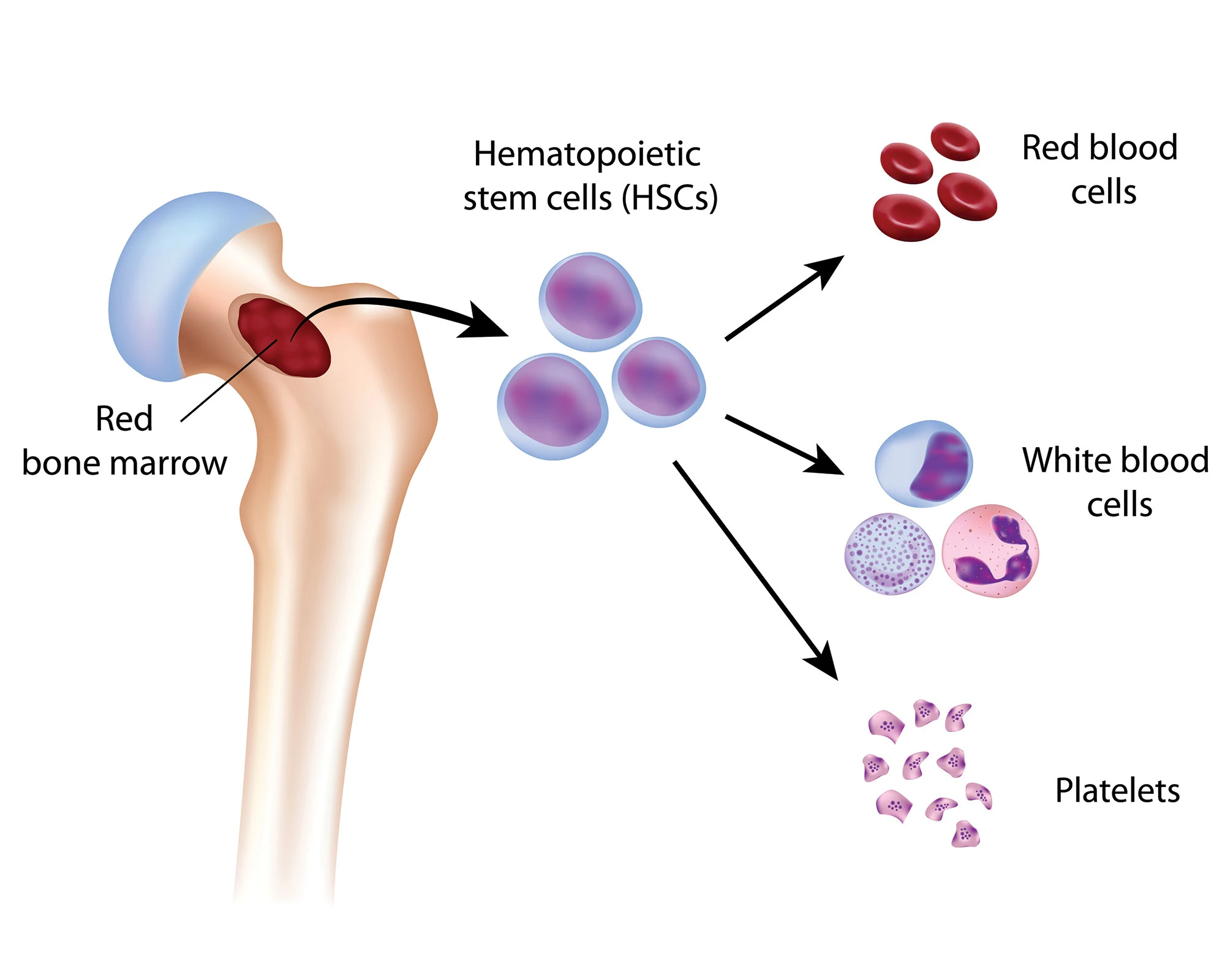
Myelodysplasia လို့ခေါ်သော Myelodysplastic Syndromes (MDS) သည် ရိုးတွင်းခြင်ဆီရှိ သွေးဆဲလ်များမှ ပုံမှန်မဟုတ်ထုတ်လုပ်ခြင်းကနေ ဖြစ်ပေါ်လာသော အခြေအနေအုပ်စုဖြစ်ပါသည်။ ချို့ယွင်းနေသော သွေးဆဲလ်များသည် ခြင်ဆီထဲတွင် တဖြေးဖြေးနေရာယူလာပြီးနောက် သွေးကြောထဲတွင် ကောင်းမွန်သော သွေးဆဲလ်များ - အောက်ဆီဂျင် သယ်ဆောင်လာသော သွေးနီဥဆဲလ်များ၊ ရောဂါပိုးများ တိုက်ထုတ်သော သွေးဖြူဥများ၊ နှင့် သွေးခဲစေသော သွေးမွှားဥများ လျော့နည်းလာပါသည်။ MDS သည် ကင်ဆာအမျိုးအစား တစ်မျိုးဖြစ်ပါသည်။
MDS သည် အနုစားကနေ ပိုမိုပြင်းထန်သော အဆင့်ထိ အမျိုးအစားခွဲများ ရှိပါသည်။ MDS သည်လည်း လူကီးမီးယားအမျိုးအစား တစ်မျိုးလည်း ဖြစ်နိုင်ပါသည်။
MDS ဖြစ်နိုင်သော အကြောင်းရင်းအတိအကျ မသိသေးသော်လည်း MDS ကို ဖြစ်ပေါ်နိုင်သော များစွာသော ဖြစ်နိုင်ချေများရှိပါသည်။
- အသက်အရွယ် - အသက်(၆၀)ကျော်သော လူများတွင် များသောအားဖြင့် ဖြစ်ကြပါသည်။
- လိင် - MDS သည် အမျိုးသမီးများထက် အမျိုးသားများတွင် ပိုမိုအဖြစ်များပါသည်။
- မွေးရာပါချို့တဲ့မှုများ - အချို့မွေးရာပါ ချို့ယွင်းမှုများ ဖြစ်ကြသော မိဘများမှ ဆင်းသက်လာသော ပြောင်းလဲဗီဇကြောင့် ဖြစ် သော Down Syndrome နှင့် Fanconi anaemia များသည် MDS ဖြစ်နိုင်ချေများပါသည်။
- ကင်ဆာကုသနည်းလမ်း - အချို့သောကင်ဆာဆေးများ ( သို့ ) ဓာတ်ရောင်ခြည်ပြကုထုံးများသည် နောက်ပိုင်းတွင် MDS ဖြစ်နိုင်ချေများပါသည်။
- ဓာတုပစ္စည်းများကို ထိတွေ့မှုရှိခြင်း - စက်ရုံဓာတုပစ္စည်းများဖြစ်ကျသော ဘင်ဇင်း၊ ပိုးသတ်ဆေးများနှင့် အချို့သော ပက်ထရိုလီယမ်ထုတ်ကုန်များ၊ သာမက ဆေးပြင်းလိပ်အငွေ့ တို့ကို ရေရှည်ထိတွေ့မှုရှိခြင်းသည် ကို MDS ဖြစ်နိုင်ချေများပါသည်။
- လေးလံသော သတ္တုများကို ထိတွေ့မှုရှိခြင်း - ခဲနှင့်မာကျူရီတို့ကို ထိတွေ့မှုရှိခြင်းသည် MDS ကို တွေ့ရနိုင်ချေနှင့် ဆက်စပ်နေပါသည်။
- ဓာတ်ရောင်ခြည်ကို ထိတွေ့မှုရှိခြင်း - ဓာတ်ရောင်ခြည်ပမာဏများများကို ထိတွေ့ခြင်း ( ဥပမာ - atomic ဗုံးပေါက်ကွဲခြင်းမှ ( သို့ ) နူးကလီးယား ဓာတုပစ္စည်းများ မတော်တဆဖြစ်ခြင်း ) တို့သည် MDS ဖြစ်နိုင်ချေကို မြင့်စေပါသည်။
လူအတော်များများသည် MDS အစောပိုင်းအဆင့်များတွင် ရောဂါလက္ခဏာ အနည်းငယ် ( သို့ ) လုံးဝမရှိတတ်ပါ။ ရောဂါလက္ခဏာ မပြခင် ပုံမှန်သွေးစစ်ခြင်းတွင် သွေးဆဲလ်များနည်းခြင်းကို ပြသောအခါမှ မတော်မဆသိရှိရပါသည်။
သွေးဆဲလ်များနည်းခြင်းနှင့် ဆက်စပ်နေသော ရောဂါလက္ခဏာများတွင် -
- မောပမ်းခြင်း၊ ခေါင်းမူးခြင်း(သို့ ) အားနည်းခြင်း၊ အသက်ရှူမောခြင်း နှင့် ဖြူဖျော့နေခြင်း တို့သည် ပုံမှန် သွေးနီဥဆဲလ်များ မလုံလောက်ခြင်းကြောင့် ဖြစ်ပါသည်။
- အဖျားများ၊ ရောဂါပိုး ခဏခဏ ဝင်ခြင်း ( သို့ ) ပြင်းထန်ခြင်း၊ ( သို့ ) ပါးစပ်အနာဖြစ်ခြင်း တို့သည် ပုံမှန်သွေးဖြူဥဆဲလ်များ မလုံလောက်ခြင်းကြောင့် ဖြစ်ပါသည်။
- သွေးခြေဥခြင်း ( သို့ ) သွေးယိုခြင်းတို့သည် ပုံမှန်သွေးမွှားဥမလုံလောက်ခြင်း ( thrombocytopenia) တို့ကြောင့် ဖြစ်ပါသည်။ အချို့လူများသည် နှာခေါင်းသွေးယိုခြင်း ( သို့ ) သွားဖုံးသွေးယိုခြင်းတို့ မကြာခဏဖြစ်တတ်ပါသည်။
MDS ကို သွေးစစ်ခြင်းနှင့် ရိုးတွင်းခြင်ဆီ အသားစစစ်ဆေးခြင်းတို့မှ တွေ့ရှိနိုင်ပါသည်။
သွေးဆဲလ်အရေအတွက်အားလုံးစစ်ဆေးခြင်း ( full blood count ) ဟုခေါ်သော သွေးစစ်ခြင်းသည် ရောဂါရှာဖွေရန်အတွက် ဓာတ်ခွဲခန်းသို့ သွေးနမူပို့ခြင်းဖြစ်ပါသည်။ MDS လူနာများတွင် သွေးနီဥဆဲလ်များနည်းခြင်း သာမက သွေးမွှားဥများ ၊ သွေးဖြူဥဆဲလ်များသည် များသောအားဖြင့် ပုံမမှန်ဖြစ်တတ်ပါသည်။
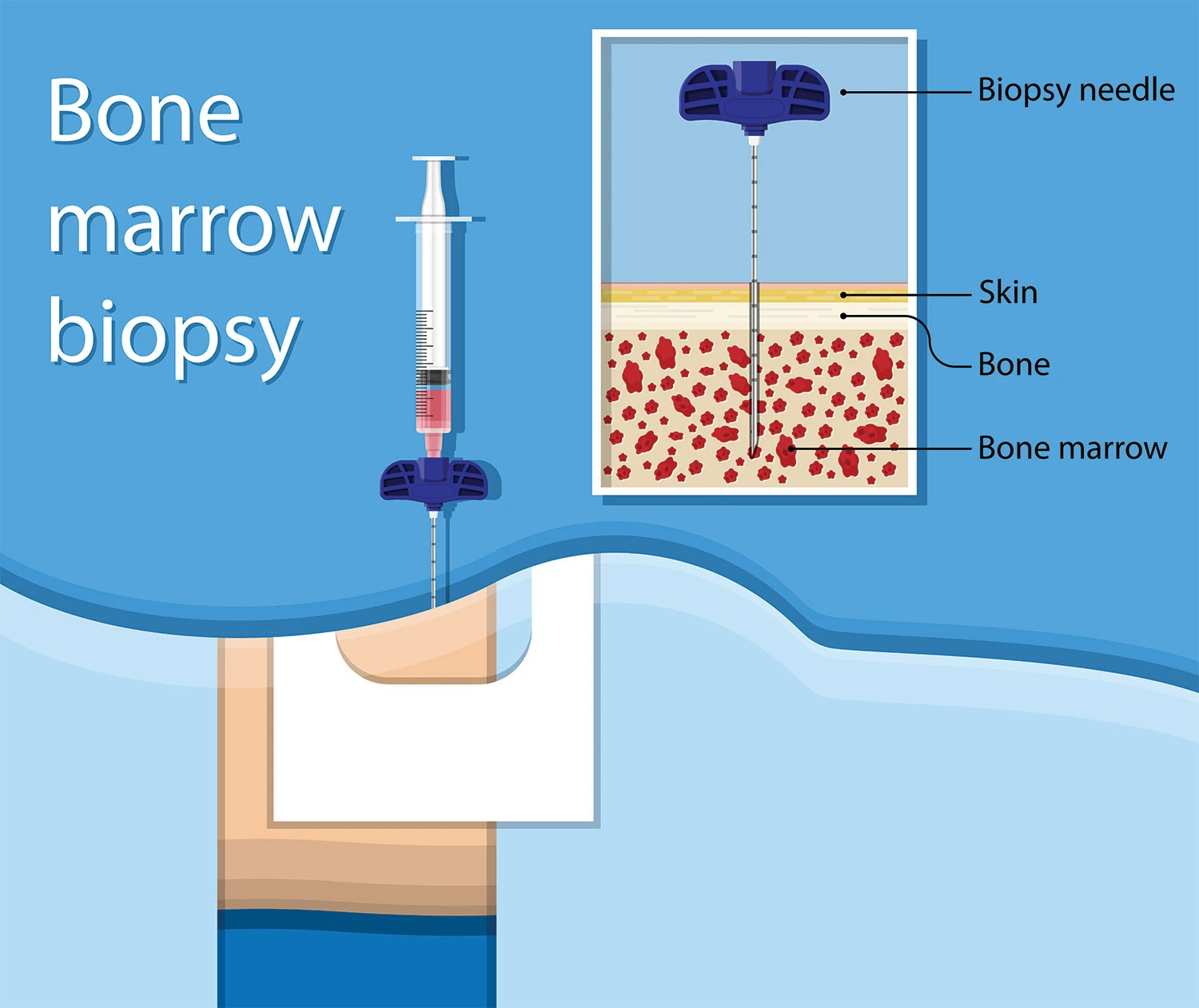
သွေးစစ်ခြင်းသည် MDS နှင့် တူလျှင် ရောဂါသေချာစေရန် ရိုးတွင်းခြင်ဆီ အသားစယူစစ်ဆေးပါသည်။ ရိုးတွင်းခြင်ဆီ အသားစယူခြင်းသည် ရိုးတွင်းခြင်ဆီ နမူနာယူခြင်းဖြစ်ပြီး များသောအားဖြင့် တင်ပဆုံရိုးမှ ယူပါသည်။ ထုံဆေးဖြင့်လုပ်ပြီး (၁၅-၂၀ )မိနစ် ကြာမြင့်ပါသည်။ နမူနာကို ဓာတ်ခွဲခန်းတွင် ကင်ဆာဆဲလ်များ ကို စစ်ဆေးဖို့ရန် ပေးပို့ပါသည်။ ထို့နောက် ခြင်ဆီတွင် သွေးဆဲလ်များ ရှိခြင်း နှင့် သွေးဖြစ်ပေါ်သော လှုပ်ရှားမှုကို ရှာဖွေပါသည်။
MDS လို့ သေချာသည်နှင့် တပြိုင်နက် သွေးနှင့် ခြင်ဆီ ထပ်မံစစ်ဆေးခြင်းတို့ကို MDS အမျိုးအစားသတ်မှတ်ရန် လုပ်ဆောင်ပါသည်။
ကင်ဆာများ အများစုသည် ကင်ဆာရောဂါအဆင့် သတ်မှတ်ခြင်းဖြင့် ကုသမှုနည်းလမ်းများကို ဆုံးဖြတ်ရာတွင် အကူအညီဖြစ်ပါသည်။ MDS သည် ရိုးတွင်းခြင်ဆီ ရောဂါဖြစ်သောကြောင့် တခြားသော ကင်ဆာများနည်းတူ ရောဂါတိုးတက်မှုသည် အကျိတ်အရွယ်အစား ( သို့ ) ကင်ဆာဘယ်လောက်ဝေးဝေးပျံ့နှံ့နေသလဲပေါ်မမူတည်ပေ။ အဲ့ဒီအစား MDS ကို များစွာသော အချက်များပေါ်တွင် အခြေခံပြီး အမှတ်ပေးပါသည်။
အမှတ်ပေးနည်းစနစ်တစ်ခုဖြစ်သော the revised International Prognostic Scoring System (IPSS-R) သည် အောက်ပါအချက်များကို အခြေခံပါသည်။
- ခြင်ဆီတွင် တွေ့ရသော blasts များ ( သွေးဆဲလ် ဖြစ်ခြင်းတွင် အလွန်စောသော ပုံစံများ ) ရာခိုင်နှုန်း
- ဆဲလ်များတွင် တွေ့ရသော ခရိုမိုဇုန်း ပုံမမှန်ခြင်းများ ၏ အမျိုးအစားနှင့် အရေအတွက်
- လူနာ၏ သွေးထဲတွင် တွေ့ရသော သွေးနီဥ ပမာဏ
- လူနာ၏ သွေးထဲတွင် တွေ့ရသော သွေးမွှားဥ ပမာဏ
- လူနာ၏ သွေးထဲတွင် တွေ့ရသော သွေးဖြူဥ ပမာဏ
အချက်တစ်ခုကို တစ်မှတ်ဆီပေးပါသည်။ အနည်းဆုံးအမှတ်သည် အကောင်းဆုံးရောဂါတိုးတက်မှုကို ပြပါသည်။ အချက်များအားလုံးအတွက် အမှတ်များကို ထပ်ပေါင်းခြင်းသည် လူနာ၏ဖြစ်နိုင်ချေ အုပ်စုကို အောက်ပါအတိုင်း သတ်မှတ်ပေးပါသည်။
- အလွန်ဖြစ်နိုင်ချေနည်းသော
- ဖြစ်နိုင်ချေနည်းသော
- အလယ်အလတ်ဖြစ်နိုင်ချေရှိသော
- ဖြစ်နိုင်ချေများသော
- ဖြစ်နိုင်ချေ အလွန်များသော
အခြားသောအမှတ်ပေးစနစ်များဖြစ်သော the World Health Organization (WHO) Scoring System သည် ဤအချက်များတွင် အခြေခံပါသည်။
- WHO ခွဲခြားနည်းဖြင့် အခြေခံသော MDS အမျိုးအစား
- ခရိုမိုဇုန်း ပုံမမှန်ခြင်းများ ( ကောင်းသော၊ အလယ်အလတ် ၊ ( သို့ ) မကောင်းသော အုပ်စု )
- ပုံမှန်သွေးသွင်းခြင်းများ လိုအပ်ခြင်း ရှိမရှိ
IPSS-R နှင့်အတူ အချက်တစ်ခုချင်းစီ၏ အမှတ်ကို လူနာ၏ဖြစ်နိုင်ချေအုပ်စုကို ဆုံးဖြတ်ရန် ထပ်ပေါင်းပါသည်။
လူနာ၏ ရောဂါတိုးတက်မှုကို ခန့်မှန်းရာတွင် အကူအညီဖြစ်ခြင်းနှင့် ကုသမှုနည်းလမ်း ဆုံးဖြတ်ခြင်းတို့တွင် ဖြစ်နိုင်ချေအုပ်စုသည် MDS မှ AML သို့ ပြောင်းလဲနိုင်ချေကိုလည်း ခန့်မှန်းနိုင်ပါသည်။
ကုသမှုနည်းလမ်း ရွေးချယ်မှုသည် လူနာ၏ MDS အမျိုးအစား၊ ဖြစ်နိုင်ချေအုပ်စု၊ အသက်နှင့် ယေဘုယျကျန်းမာရေးတို့အပေါ် မူတည်ပါသည်။
ကြည့်ရှုစောင့်ကြည့်ခြင်း
MDS အစောပိုင်းအဆင့်တွင် လူအတော်တော်များများသည် ရောဂါလက္ခဏာအနည်းငယ်ပဲ ခံစားရပြီး ပုံမှန်နေထိုင်မှုကို ကျန်းမာစွာ နေနိုင်ပါသည်။ ထိုအခါများတွင် အခြေအနေကို စောင့်ကြည့်ရန် ပုံမှန်ဆေးစစ်ခြင်းကိုသာ လုပ်ရန် လိုအပ်ပါသည်။
ထောက်ပံ့စောင့်ရှောက်မှု
ထောက်ပံ့စောင့်ရှောက်မှုသည် MDS ရောဂါလက္ခဏာများကို စီမံခန့်ခွဲနိုင်ခြင်း၊ နှင့် နောက်ဆက်တွဲ ဆိုးကျိုးများကို ကာကွယ်နိုင်ခြင်းနှင့် ကုသနိုင်ခြင်းကို ဆိုလိုပါသည်။ ဥပမာ - MDS လူနာများသည် သွေးဆဲလ်များ နည်းသောကြောင့် ဖြစ်သော ပြသနာများကို စောင့်ကြည့်ဖို့ လိုပါသည်။
- သွေးနီဥဆဲလ်များနည်းခြင်း( သွေးအားနည်းခြင်း) တို့သည် အလွန်မောပမ်းခြင်းကဲ့သို့သော ရောဂါလက္ခဏာများကို ဖြစ်စေပါသည်။ လူနာများကို growth factor ဆေးများထိုးသွင်းပြီး ခြင်ဆီမှ သွေးနီဥဆဲလ်အသစ်များကို ဖြစ်စေပါသည်။
- သွေးနီဥဆဲလ်များ ( သို့ ) သွေးမွှားဥများကို သွေးသွင်းခြင်းသည် လိုအပ်နိုင်ပါသည်။
- သံဓာတ်ပိုလျှံခြင်းသည် အောက်ပါအတိုင်း သွေးများစွာသွင်းခြင်းကြောင့် ဖြစ်နိုင်လာပါသည်။ ဆေးများဖြင့် သံဓာတ်များကို ခန္ဓာကိုယ်မှ ဖယ်ရှားနိုင်ပါသည်။
- အထူးသဖြင့် သွေးဖြူဥနည်းသောအခါတွင် ပဋိဇိဝဆေးများဖြင့် ရောဂါပိုးများကို ကုသနိုင်ပါသည်။
ကင်ဆာဆေးသွင်းကုသခြင်း
ကင်ဆာဆေးသွင်းကုသခြင်းတွင် ပုံမှန်မဟုတ်သော သွေးဆဲလ်များကို ဖျက်ဆီးသောဆေးများကို လူနာသို့ ပေးလိုက်ပါသည်။ ဆေးများသည် သောက်ဆေး ( သို့ ) ထိုးဆေးအနေဖြင့် ပေးပါသည်။ ကင်ဆာဆေးသွင်းခြင်းကို MDS အမျိုးအစားများ AML သို့ ပြောင်းသောအခါ ပေးပါသည်။
ရိုးတွင်းခြင်ဆီ အစားထိုးကုသခြင်း
ရိုးတွင်းခြင်ဆီ ( သို့ ) ပင်မဆဲလ် အစားထိုးကုသခြင်းသည် MDS အတွက် အောင်မြင်နိုင်ချေ များသော ကုသမှုနည်းလမ်းဖြစ်ပါသည်။ ၎င်းတွင် ပမာဏများသော ကင်ဆာဆေးသွင်းကုသခြင်းကို အသုံးပြုပြီး ပုံမှန်မဟုတ်သော သွေးဆဲလ်များ ဖျက်ဆီးခြင်းနှင့် ကျန်းမာသော အလှူရှင်ဆီမှ ဆဲလ်များကို ပုံမှန်မဟုတ်သော သွေးဆဲလ်များနေရာတွင် အစားထိုးခြင်းတို့ ပါဝင်ပါသည်။ သို့သော် ဤကုသမှုနည်းလမ်းသည် လူတိုင်းအတွက် မသင့်တော်ပေ။
၎င်းအစား အသေးစား အစားထိုးကုသခြင်း လုပ်နိုင်ပါသည်။ ပမာဏ အသင့်အတင့်သော ကင်ဆာဆေးသွင်းခြင်းသည် ရိုးတွင်းခြင်ဆီတွင် ပုံမှန်မဟုတ်သော ပင်မဆဲလ်အချို့ကို ဖျက်ဆီးရန် ပေးပါသည်။ ဒါ့အပြင် လှူထားသော ဆဲလ်များကို အစားထိုးမကုသခင် လူနာ၏ ခုခံအားစနစ်ကို ဖိနှိပ်လိုက်ပါသည်။
ဆေးဝါးကုထုံးများ
MDS ကုသနည်းလမ်းအတွက် တိုးတက်လာသော ကုသမှုနည်းအသစ်များရှိပါသည်။ ၎င်းတို့မှာ ကင်ဆာဆေးအသစ်များ၊ ပစ်မှတ်ထားကုထုံးများ ၊ ခုခံအားစနစ်ကို ပစ်မှတ်ထားသော ပြုပြင်ဖန်တီးထားသော ဇီဝကုထုံးများ ဖြစ်ပါသည်။
MDS သည် ကာကွယ်လို့ မရသော်လည်း MDS ကို ဖြစ်စေနိုင်သော ဖြစ်နိုင်ချေများကို လျော့ကျစေပါသည်။
- ဆေးလိပ်မသောက်ပါနှင့်။
- ဘင်ဇင်းကဲ့သို့သော စက်မှုဓာတုပစ္စည်းများကို ထိတွေ့ခြင်းတို့ကို ရှောင်ပါ။
- သတ္တု အကြီးစားများကို ထိတွေ့ခြင်းတို့ကို ရှောင်ပါ။
- ဓာတ်ရောင်ခြည်နှင့် ထိတွေ့ခြင်းကို ရှောင်ပါ။
- ကင်ဆာကို ဓာတ်ရောင်ခြည်ပြ ကုသခြင်းနှင့် ကင်ဆာဆေးသွင်းကုသခြင်းတို့သည် MDS ဖြစ်နိုင်ချေများခြင်းနှင့် ဆက်စပ်နေပါသည်။ သို့သော် အချို့သော လူများသည် ကုသမှုအတွက် သတ်မှတ်ထားသော ဆေးဝါးများ လိုအပ်ပါသည်။

CanHOPE က စင်ကာပူနိုင်ငံ Parkway Cancer Centre မှ စီစဉ်ဆောင်ရွက်ပေးတဲ့ အကျိုးအမြတ်မယူဘဲ ကင်ဆာဆွေးနွေးတိုင်ပင်ပေးခြင်းနဲ့ အကူအညီများကို ဆောင်ရွက်ပေးနေပါတယ်။ CanHOPE မှာ ကင်ဆာကုသမှုများနဲ့ ကင်ဆာရောဂါများစွာအကြောင်းနဲ့ ပတ်သက်သော ပြည့်စုံတဲ့သတင်းအချက်အလက်များရှိတဲ့ အတွေ့အကြုံ ဗဟုသုတပြည့်တဲ့ စောင့်ရှောက်မှုပေးနိုင်တဲ့ အဖွဲ့တွေ ရှိပါတယ်။
CanHOPE အနေနဲ့
- ကင်ဆာရောဂါကာကွယ်ခြင်း၊ လက္ခဏာများ၊ ဖြစ်နိုင်ခြေများ၊ ကြိုတင်စစ်ဆေးနိုင်တဲ့စစ်ဆေးမှုများ၊ ရောဂါရှာဖွေခြင်း၊ လက်ရှိကုသမှုများနဲ့ လေ့လာမှုများ ပါဝင်တဲ့ ခေတ်ပေါ် ကင်ဆာသတင်းအချက်အလက်များ ပေးနိုင်ပါတယ်။
- ကင်ဆာရောဂါဆိုင်ရာ ဝန်ဆောင်မှုများအဖြစ် ရောဂါကြိုတင်စစ်ဆေးခြင်း၊ ရောဂါရှာဖွေခြင်း၊ ကုသမှုစင်တာများနဲ့ သက်ဆိုင်တဲ့အထူးကုဆရာဝန်များဆီကို လမ်းညွှန်ပေးပါတယ်။
- ကင်ဆာနှင့် ပက်သက်ပြီး ဆွေးနွေးတိုင်ပင်ပေးခြင်း၊ ကင်ဆာကုသမှုဘေးထွက်ဆိုးကျိုးများကို ရင်ဆိုင်ဖို့ အကြံဉာဏ်များပေးခြင်း၊ ကင်ဆာရောဂါကို ရင်ဆိုင်ဖို့၊ အစားအသောက်နဲ့ အာဟာရဆိုင်ရာများကို ဆွေးနွေးတိုင်ပင်ပေးပါတယ်။
- ကင်ဆာရောဂါခံစားနေရသူများနှင့် မိသားစုဝင်များ၊ ပြုစုစောင့်ရှောက်သူများကို စိတ်ခံစားမှုဆိုင်ရာနှင့် စိတ်ကျန်းမာရေး လူမှုရေးဆိုင်ရာ အထောက်အပံ့များပေးပါတယ်။
- ကင်ဆာရောဂါလူနာများနှင့် ပြုစုစောင့်ရှောက်သူများ ကင်ဆာရောဂါအကြောင်းကို ပိုမိုသိရှိပြီး သတိထားနိုင်ဖို့ အစုအဖွဲ့လိုက်လုပ်ဆောင်ခြင်း၊ အသိပညာများဖြန့်ဝေခြင်း၊ အထောက်အပံ့အကူအညီများ လုပ်ဆောင်ခြင်းများ ဆောင်ရွက်ပေးပါတယ်။
- ပြန်လည်ကျန်းမာသန်စွမ်းဖို့ အကူအညီများအတွက် လိုအပ်တဲ့အချက်အလက်များ ဆောင်ရွက်ပေးပါတယ်။
- ကင်ဆာရောဂါရင့်သူများ ဘဝနေပျော်ရေးအတွက် စောင့်ရှောက်မှုဆိုင်ရာဝန်ဆောင်မှုများကို ဆောင်ရွက်ပေးပါတယ်။
CanHOPE အဖွဲ့အနေနှင့် လူနာတိုင်းကို မျှော်လင့်ချက်အနည်းငယ်ပဲ ဖြစ်ဖြစ်ရရှိဖို့အတွက် မျှဝေမှုများ လုပ်ဆောင်ရင်း လူနာအတွက် အထောက်အပံ့နဲ့ ဂရုစိုက်မှုများရရှိစေဖို့ လူနာတွေနဲ့အတူ ကင်ဆာကုသမှုခရီးစဉ်တလျှောက်မှာ အတူရှိနေပါတယ်။
