Tin tức & Bài báo

Đối thoại mở với các bác sĩ chuyên khoa ung thư vú

Ở Singapore, ung thư vú là bệnh ung thư số một ở phụ nữ, với tỷ lệ mắc bệnh tăng nhanh. Trong hội thảo trực tuyến đối thoại mở với các chuyên gia về ung thư vú, một hội các chuyên gia về ung thư vú bao gồm bác sĩ See Hui Ti, bác sĩ Wong Chiung Ing và bác sĩ Georgette Chan đã chia sẻ thêm về bệnh ung thư vú và cách điều trị.
Giống như nhiều bệnh ung thư, ung thư vú không phát triển trong một sớm một chiều. Theo bác sĩ See, trước khi ung thư phát triển, chúng ta có thể thay đổi lối sống của mình để giảm các yếu tố nguy cơ gây ung thư và ngăn ngừa ung thư phát triển.
Tuy nhiên, bà nhấn mạnh rằng không thể loại bỏ hoàn toàn các yếu tố nguy cơ.
Bà giải thích: “Cách tốt nhất để kiểm soát rủi ro là tầm soát và phát hiện ung thư càng sớm càng tốt để có thể điều trị đơn giản và hiệu quả.
Các yếu tố nguy cơ của ung thư vú
Các yếu tố làm tăng nguy cơ ung thư vú:
- Có > 5 con
- Tuổi > 40
- Ít tập thể dục
- Tiền sử gia đình mắc bệnh ung thư vú
- Không cho con bú
- Căng thẳng
- BMI cao
Các yếu tố giúp giảm nguy cơ ung thư vú:
- Có 1–3 con
- Liệu pháp hormone
- Chế độ ăn uống lành mạnh
- Tập thể dục thường xuyên
- Suy buồng trứng sớm
- Bổ sung vitamin D
- BMI thấp
Hiểu được các yếu tố có thể điều chỉnh có thể làm tăng và giảm nguy cơ ung thư vú sẽ giúp phụ nữ thay đổi tích cực lối sống để ngăn ngừa căn bệnh này.
Bác sĩ See nhấn mạnh rằng béo phì nói riêng là một nguyên nhân thường bị bỏ qua của chứng viêm có thể dẫn đến ung thư vú. Nói chung, chỉ số BMI càng lớn thì nguy cơ càng lớn, trong khi mô mỡ tăng lên trong cơ thể có thể dẫn đến sản xuất nhiều estrogen hơn, có liên quan đến ung thư vú.
Để duy trì chỉ số BMI bình thường, bác sĩ đã đề xuất một chiến lược ăn kiêng tối ưu kết hợp lượng protein cao hơn, chất xơ cung cấp chất dinh dưỡng và carbohydrate cung cấp năng lượng, với việc giảm lượng đường và tập thể dục vừa phải.
Tuy nhiên, bà cũng nhắc nhở người xem rằng dù đã nỗ lực hết sức để thay đổi các yếu tố trong lối sống, phụ nữ vẫn có thể mắc bệnh ung thư vú. Do đó, điều quan trọng là phải nhận thức được các dấu hiệu và triệu chứng của ung thư vú và cách tầm soát bệnh.
Tầm soát ung thư vú
Theo bác sĩ Chan, phần lớn các khối u được phát hiện khi tự khám vú (BSE) là lành tính. Mặc dù vậy, bà nhấn mạnh tầm quan trọng của BSE thường xuyên để phát hiện bất kỳ thay đổi nào ở vú.
Tự kiểm tra vú
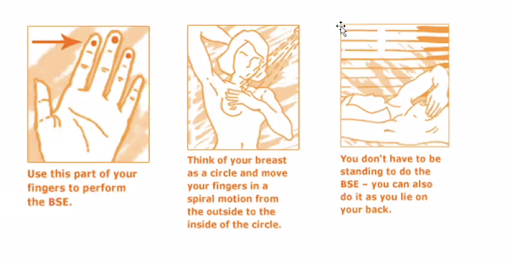
Cần kiểm tra khi nào? Tháng một lần, một tuần sau khi bắt đầu kỳ kinh
Khi nào nên bắt đầu kiểm tra? ở độ tuổi 20
Cần chú ý điều gì? Các u cục, đau, sự không cân đối và biến đổi da ở vùng vú, và bất kỳ sự tiết dịch nào, núm vú thụt vào, phát ban
Nếu bạn thấy có gì đó trong quá trình tự kiểm tra vú, bác sĩ Chan khuyên nên đi kiểm tra để đánh giá sự phát triển:
- Khám lâm sàngClinical examination
- Chụp chiếu (chụp nhũ ảnh, siêu âm, MRI, Tomosynthesis)
- Sinh thiết (sinh thiết lõi hoặc chọc hút bằng kim nhỏ, hoặc sinh thiết có hướng dẫn bằng hình ảnh hoặc x-quang cho các tổn thương không sờ thấy)
Nhìn chung, chụp nhũ ảnh là công cụ tầm soát ung thư vú tốt nhất có thể phát hiện các bất thường ở vú trước khi chúng đủ lớn để có thể cảm nhận khi khám vú. Thống kê cho thấy phụ nữ trong độ tuổi 40–69 chụp nhũ ảnh thường xuyên làm giảm đáng kể 41% nguy cơ tử vong vì ung thư vú trong vòng 10 năm và giảm 25% nguy cơ ung thư vú giai đoạn cuối.
Bao lâu bạn nên đi chụp nhũ ảnh một lần? Ở Singapore, nơi có tỷ lệ mắc ung thư vú cao nhất là từ 40–50 tuổi, những người trong độ tuổi này nên tầm soát mỗi năm một lần.
Những người từ 50 tuổi trở lên được khuyến cáo tầm soát 2 năm một lần, trong khi những người có tiền sử gia đình mắc bệnh ung thư vú nên bắt đầu tầm soát 5–10 năm trước tuổi khởi phát ung thư.
Những tiến bộ trong lĩnh vực chụp chiếu đã dẫn đến sự phát triển của chụp nhũ ảnh 3D (còn được gọi là cắt lớp tuyến vú kỹ thuật số). Ở đây, một số hình ảnh vú được chụp từ các góc khác nhau để tạo ra một bức tranh 3D có độ phân giải cao có thể phát hiện những thay đổi khó thấy hơn. Điều này có thể hữu ích ở những phụ nữ có mật độ vú dày hơn.
Bác sĩ Chan nhấn mạnh rằng tầm soát thường xuyên nên có chi phí vừa phải và hữu ích. Bà khuyên phụ nữ nên đi khám bác sĩ chuyên khoa vú khi có triệu chứng, có bất thường về hình ảnh hoặc có nguy cơ mắc bệnh cao.
Phẫu thuật điều trị ung thư vú
Phẫu thuật dứt điểm ung thư vú tập trung vào việc xử lý vú và vùng nách, và tái tạo vú.
Cắt bỏ vú là một phương pháp điều trị phẫu thuật truyền thống đối với bệnh ung thư vú, trong đó toàn bộ vú được cắt bỏ. Tuy nhiên, ngày nay, phẫu thuật cắt bỏ rộng hoặc phẫu thuật bảo tồn vú có thể được chỉ định cho một số trường hợp nhất định (ví dụ: các khối u nhỏ chiếm một phần của vú) để bảo tồn càng nhiều phần vú bình thường càng tốt.
Bác sĩ Chan giải thích rằng mặc dù sau đó bệnh nhân có thể cần xạ trị sau phẫu thuật, nhưng phương pháp này có xu hướng ít để lại sẹo và thẩm mỹ hơn so với phương pháp cắt bỏ tuyến vú truyền thống.
Tuy nhiên, không phải tất cả các bệnh nhân đều có thể phẫu thuật bảo tồn vú. Cắt bỏ tuyến vú được chỉ định cho các bệnh nhân đã từng xạ vú trước đó, có nhiều vùng ung thư, ung thư lan ra núm vú, thẩm mỹ kém (khối u lớn, vú nhỏ) hoặc bệnh nhân yêu cầu phẫu thuật cắt bỏ vú.
Thông thường, việc tái tạo vú được thực hiện tốt nhất cùng với ca phẫu thuật cắt bỏ vú để tất cả phẫu thuật được thực hiện trong cùng một lần. Bác sĩ sẽ làm việc với bác sĩ phẫu thuật thẩm mỹ để tái tạo lại vú bằng cách sử dụng miếng ghép, mô của chính bệnh nhân hoặc kết hợp tùy thuộc vào yêu cầu của bệnh nhân và khối lượng công việc cần thiết.
Điều trị ung thư vú không phẫu thuật
Bên cạnh phẫu thuật, có thể dùng phương pháp xạ trị để kiểm soát và tiêu diệt các tế bào ác tính như một hình thức điều trị tại chỗ. Để điều trị toàn thân khối u nguyên phát và di căn, hóa trị có thể được sử dụng để ức chế sự phát triển và sinh sản của tế bào khối u.
Tuy nhiên, hạn chế của hóa trị là không thể phân biệt tế bào ung thư với tế bào bình thường, dẫn đến gây độc cho các cơ quan khỏe mạnh khác, bác sĩ Wong chia sẻ.
Đó là khi các phương pháp điều trị mới như liệu pháp đích có thể đưa ra phương pháp điều trị chính xác hơn. Khi điều trị bằng liệu pháp nội tiết, các thụ thể estrogen và progesterone có thể được nhắm tới để cắt nguồn cung cấp hormone kích thích sự phát triển của ung thư. So với hóa trị, liệu pháp đích này sẽ chỉ nhắm mục tiêu vào các tế bào ác tính, vì các tế bào này biểu hiện các thụ thể estrogen và progesterone.
Các liệu pháp đích khác, chẳng hạn như liệu pháp đích khi ung thư vú có HER2 dương tính và thuốc ức chế PARP khi ung thư vú có đột biến BRCA, cũng có thể được đánh giá để đưa ra nhiều phương pháp điều trị hơn để kiểm soát ung thư.
Bệnh nhân ung thư bộ ba âm tính (âm tính với estrogen, progesterone và thụ thể HER-2) có các lựa chọn liệu pháp đích hạn chế. Tuy nhiên, vẫn còn hy vọng cho họ với liệu pháp miễn dịch, khai thác hệ thống miễn dịch của cơ thể để chống lại các bệnh nhiễm trùng ngoại lai theo cách tương tự như tiêm vắc xin chống lại các bệnh nhiễm vi rút.
Tóm lại, bác sĩ Wong nhấn mạnh rằng tương lai của điều trị ung thư là phương pháp điều trị được cá nhân hóa hoặc điều chỉnh cho từng bệnh nhân để nâng cao khả năng đáp ứng điều trị và giảm nguy cơ và độc tính. Bà nhắc nhở người xem rằng bệnh nhân càng được chẩn đoán sớm và ung thư ở giai đoạn sớm thì cơ hội hồi phục của bệnh nhân càng cao. Do đó, điều quan trọng là phải đi chụp nhũ ảnh thường xuyên và tự kiểm tra vú hàng tháng để phát hiện sớm ung thư vú.
Tài liệu dành cho bạn:
Tìm hiểu thêm về ung thư vú
Tìm hiểu thêm về thử nghiệm đa gen
Đọc thêm về cách kiểm soát các tác dụng phụ của phương pháp điều trị ung
thư
| ĐÃ ĐĂNG TRÊN | Các phương pháp điều trị ung thư, Phòng ngừa Ung thư |
| GẮN THẺ | chụp nhũ ảnh vú, nhận thức về ung thư, phẫu thuật cắt bỏ vú, tự kiểm tra ung thư, ung bướu, ung thư phụ nữ (phụ khoa), ung thư vú |
| Đọc thêm | Ung thư vú |
| ĐƯỢC PHÁT HÀNH | 01 Tháng Giêng 2022 |
